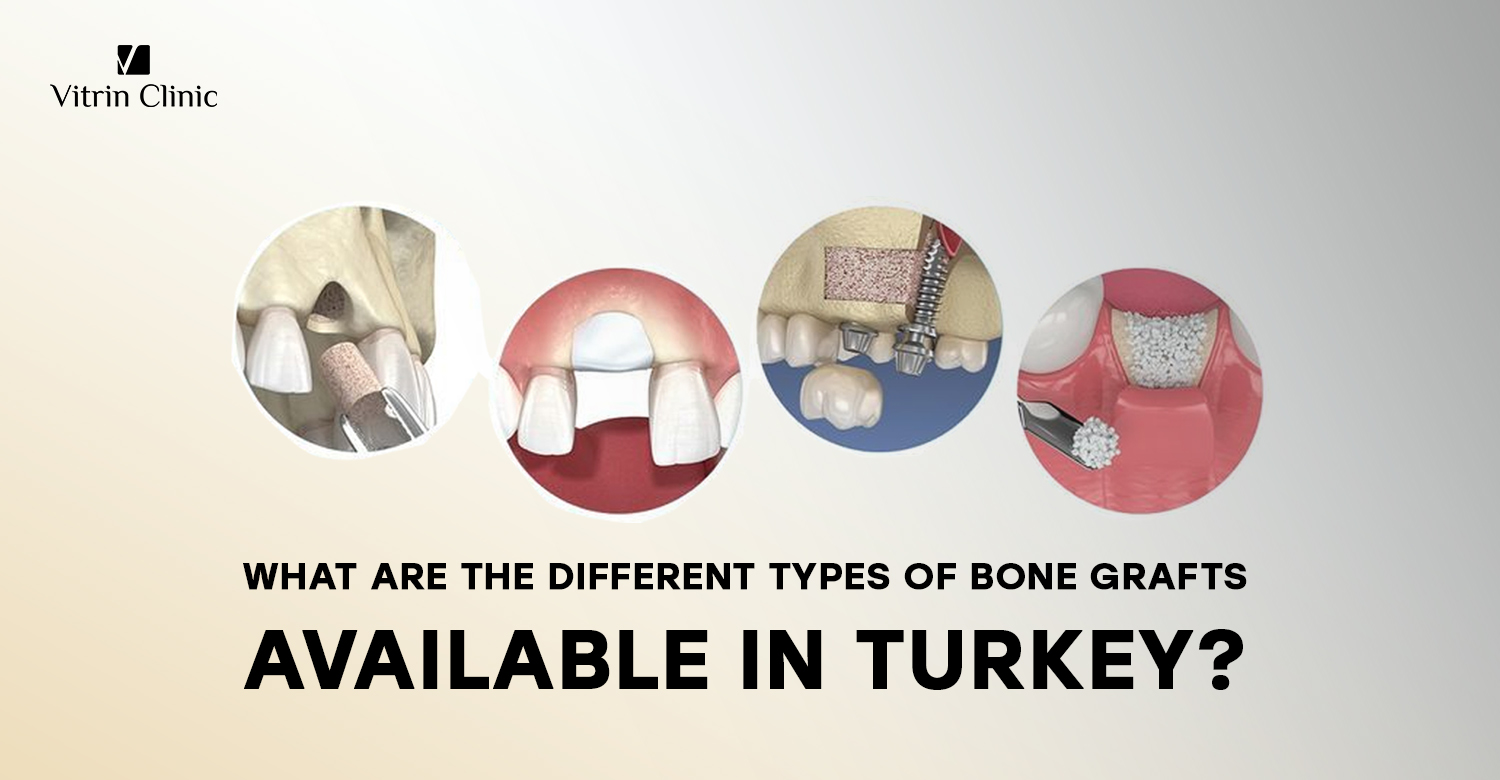
Diş işlemlerinde kullanılan farklı kemik grefti türleri nelerdir?
Diş işlemlerinde, özellikle implant desteği için kemik yapısını yeniden inşa etmek amacıyla kemik greftleri hayati öneme sahiptir. Dört temel türü vardır: otogreftler, allogreftler, ksenogreftler ve allopat. Otogreftler, hastanın kendi vücudundan alınan kemikleri kullanır ve yüksek başarı oranı sunar. Allogreftler insan donörlerden, genellikle kadavralardan gelir ve güvenlik için işlenir. Ksenogreftler hayvan kaynaklıdır, en yaygın olarak sığırdan elde edilir. Allopat ise biyouyumlu maddelerden yapılan sentetik malzemelerdir. Her türün farklı faydaları, riskleri ve kullanım göstergeleri vardır. Seçim, hastanın anatomisine, tıbbi geçmişine ve yapılan prosedürün özel klinik gereksinimlerine bağlıdır.
Kemik greftleme nedir ve neden farklı türler vardır?
Kemik greftleme, eksik kemikleri değiştirmek veya artırmak için yapılan cerrahi bir işlemdir; özellikle diş implantları veya periodontoloji tedavisine hazırlık için kullanılır. Farklı greft türlerinin var olmasının nedeni, her hastanın durumu ve iyileşme kapasitesinin farklı olmasıdır. Bazı hastalar hızlı iyileşme ve optimal entegrasyon gerektirir; bu nedenle otogreftler idealdir. Diğer hastalar yeterli donör kemiğine sahip olmayabilir, bu da allogreftleri veya sentetik alternatifleri daha pratik kılar. Enfeksiyon riski, iyileşme süresi, maliyet ve etik veya dini kaygılar gibi faktörler de seçimi etkileyebilir. Sonuç olarak, birden fazla greft seçeneğine sahip olmak, klinisyenlerin hem fonksiyonel hem estetik başarı için tedavi planlarını kişiselleştirmesine olanak tanır.
Kemik greftleme diş implantolojisinde nasıl çalışır?
Diş implantolojisinde, hasta implantı güvenli bir şekilde destekleyecek yeterli çene kemiğine sahip olmadığında kemik greftleme kullanılır. Görüntüleme yoluyla kemik hacmi değerlendirildikten sonra, diş hekimi uygun greft türünü seçer ve eksik alana yerleştirir.
Zamanla, bu greft bir iskelet görevi görür ve hastanın doğal kemik hücrelerinin büyüyüp malzeme ile bütünleşmesine izin verir. Tamamen iyileştiğinde, bu süreç birkaç ay sürebilir ve yeni kemik diş implantını güvenle destekleyebilir. Bu süreç, özellikle daha önce diş kaybı veya diş eti hastalığı olan bölgelerde uzun vadeli implant stabilitesi için kritik öneme sahiptir.
Kemik rejenerasyonu sürecinde neler olur?
Kemik rejenerasyonu, greft yerleştirildikten sonra vücudun bölgeye hücre göndermesiyle başlar. Başlangıçta kan pıhtıları oluşur, ardından kemik oluşturan hücreler (osteoblastlar) göç eder ve yeni kemik üretmeye başlar. Zamanla, greft malzemesi kademeli olarak emilir ve doğal kemikle değiştirilir. Bu süreç osseointegrasyon olarak adlandırılır.
Greft türü, bölgenin damar yoğunluğu ve hastanın sağlığı gibi faktörler, bu sürecin ne kadar hızlı ve etkili gerçekleşeceğini belirler. İdeal olarak, sonuç, diş implantlarını veya diğer restorasyonları destekleyebilecek güçlü, doğal bir kemik olur ve çene hem fonksiyon hem estetik açısından yeniden kazanılır.
Kemik grefti başarı oranlarını hangi faktörler belirler?
Bir kemik greftinin başarısını etkileyen birkaç faktör vardır. Bunlar arasında hastanın genel sağlığı, özellikle iyileşmeyi olumsuz etkileyen diyabet veya sigara alışkanlıkları yer alır. Greft malzemesinin türü ve kalitesi de önemlidir; otogreftler osteojenik özellikleri nedeniyle genellikle daha yüksek başarı oranları sunar.
Doğru cerrahi teknik, greft bölgesinde yeterli kan akışı ve ameliyat sonrası bakım da eşit derecede kritiktir. Ayrıca, tedavi edilen defektin boyutu ve enfeksiyon varlığı sonuçları etkileyebilir. Tüm faktörler olumlu bir şekilde birleştiğinde, kemik greftleri iyi bir şekilde bütünleşir ve diş restorasyonu için sağlam bir temel sağlar.
Kemik entegrasyonu genellikle ne kadar sürer?
Kemik entegrasyonu veya osseointegrasyon genellikle greft türüne, hasta sağlığına ve greftin yerine bağlı olarak 3 ila 6 ay arasında sürer. Otogreftler, canlı hücresel bileşenleri nedeniyle genellikle daha hızlı bütünleşir, sentetik greftler veya ksenogreftler ise daha uzun sürebilir.
Yüksek damar yoğunluğuna sahip bölgelerdeki küçük greftler, büyük veya düşük damar yoğunluğuna sahip olanlardan daha hızlı iyileşme eğilimindedir. Sigara, sistemik hastalık veya kötü ağız hijyeni entegrasyonu geciktirebilir. Diş hekiminiz, periyodik görüntülemelerle iyileşmeyi takip edecek ve yeterli entegrasyon doğrulandığında, bölge implant yerleştirme veya ileri restoratif çalışmalar için hazırlanabilir.
Kemik greft malzemelerinin ana kategorileri nelerdir?
Kemik greft malzemeleri otogreftler, allogreftler, ksenogreftler ve allopat olarak kategorize edilir.
- Otogreftler, hastanın kendi vücudundan gelir ve canlı kemik hücreleri içerir, mükemmel iyileşmeyi destekler.
- Allogreftler, donör kaynaklıdır, iyi yapısal destek sağlar ancak iyileşme potansiyeli daha düşüktür.
- Ksenogreftler, hayvan kaynaklıdır (genellikle sığır) ve yeni kemik için iskelet görevi görür.
- Allopat, kemik rejenerasyonunu teşvik etmek için tasarlanmış sentetik, biyouyumlu malzemelerdir. Her kategori, iyileşme, bulunabilirlik ve maliyet açısından benzersiz avantajlar sunar. Klinikler, genellikle hasta sağlığı, greft boyutu ve prosedürün hedeflerine göre malzeme seçer.
Kemik greftleri tıbbi olarak nasıl sınıflandırılır?
Tıbbi olarak, kemik greftleri kökeni ve biyolojik özelliklerine göre sınıflandırılır.
- Otogreftler, hastadan gelir.
- Allogreftler, insan donör dokusudur.
- Ksenogreftler, başka bir türden gelir.
- Allopat, sentetiktir. Biyolojik olarak ayrıca osteojenik (kemik oluşumunu teşvik eder), osteokondüktif (iskelet sağlar) veya osteoindüktif (kemik oluşturan hücreleri uyarır) olarak sınıflandırılır. Otogreftler, doğal olarak tüm bu üç özelliğe sahip tek türdür. Bu sınıflamaları anlamak, klinisyenlerin greftin nasıl davranacağını ve hastanın vücuduna nasıl entegre olacağını öngörmesine yardımcı olur, böylece her cerrahi senaryo için en uygun eşleşme sağlanır.
Farklı greft türleri arasında seçim neye bağlıdır?
Greft türleri arasındaki seçim, hastanın sağlığı, defekt boyutu, işlemin aciliyeti ve komplikasyon riski gibi birkaç faktöre bağlıdır. Otogreftler mükemmel entegrasyonu nedeniyle genellikle tercih edilir ancak ikinci bir cerrahi alan gerektirir. Allogreftler, ikinci bir alan gerektirmeden iyi yapısal destek sunar, ancak entegrasyonu daha yavaş olabilir. Ksenogreftler geniş ölçüde mevcuttur ve birçok durumda etkilidir, ancak emilimi daha yavaştır. Allopat, etik veya dini kısıtlamaları olan hastalar için idealdir. Cerrah ayrıca maliyet, enfeksiyon riski ve hedefin yapısal destek, hacim artırımı veya her ikisi olup olmadığını da değerlendirir.
Otogreftler nedir ve nasıl çalışır?
Otogreftler, hastanın kendi vücudundan alınan kemik greftleridir. Canlı kemik hücreleri ve doğal büyüme faktörleri içerdiğinden biyolojik olarak en uyumlu ve etkili greft türü olarak kabul edilir. Nakledildiğinde, otogreftler osteojenik hücreleri doğrudan sağlayarak kemik iyileşmesini destekler ve postkondisyon ve otoindüksiyon yoluyla kemik rejenerasyonunu teşvik eder. Yaygın olarak alınan bölgeler mandibular simfiz, ramus veya iliak krest gibi ekstraoral alanlardır. Aynı hastadan alındığı için otogreftler bağışıklık reddi ve hastalık bulaşma riskini ortadan kaldırır, bu da onları diş rekonstrüksiyonu ve implant yerleştirme için son derece güvenilir kılar.
Otogreftleri kemik greftlemede altın standart yapan nedir?
Otogreftler, kemik rejenerasyonu için üç temel özelliğe sahip olduklarından kemik greftlemede altın standart olarak kabul edilir: osteogenez, postkondisyon ve otoindüksiyon. Bu, sadece bir iskelet görevi görmekle kalmayıp aynı zamanda kemik büyümesini teşvik eden canlı kemik hücreleri ve doğal proteinler içerdiği anlamına gelir. Hızlı ve öngörülebilir bir şekilde bütünleşir, iyileşme komplikasyonlarını en aza indirir ve başarıyı maksimize eder, özellikle implantolojide. Ayrıca, malzeme hastanın kendi vücudundan geldiği için reddedilme veya hastalık bulaşma riski yoktur. Bu faktörler birlikte, otogreftleri birçok klinik senaryoda en etkili ve tercih edilen greft türü yapar.
Otogreftler neden en yüksek başarı oranına sahiptir?
Otogreftler, biyolojik uyumlulukları ve doğal rejeneratif kapasiteleri nedeniyle en yüksek başarı oranına sahiptir. Canlı kemik hücreleri (osteoblastlar) ve kemik oluşumuna doğrudan katkıda bulunan büyüme faktörleri içerirler. Donör veya sentetik malzemelerin aksine, otogreftler bağışıklık yanıtı tetiklemeden veya iyileşme gecikmesi olmadan sorunsuz bir şekilde bütünleşir. Hızlı vaskülarizasyon ve kemik yeniden şekillendirmeyi teşvik etme yetenekleri, güçlü ve kalıcı sonuçlar elde etmede klinik bir avantaj sağlar. Doğru şekilde alındığında ve yerleştirildiğinde, otogreftler greftin başarısızlık riskini önemli ölçüde azaltır ve onları diş implantları, sinüs yükseltmeleri ve ridge augmentasyonu gibi kritik uygulamalar için ideal kılar.
Otogreftlerin osteojenik özellikleri nelerdir?
Otogreftler, osteojenik özelliklere sahip olmalarıyla benzersizdir; yani canlı kemik oluşturan hücrelerin (osteoblastlar) aktivitesi aracılığıyla doğrudan yeni kemik oluşumuna katkıda bulunurlar. Diğer greft türlerinin aksine, sadece desteklemek veya kemik büyümesini teşvik etmekle kalmaz, aktif olarak kemik üretirler. Ayrıca iyileşmeyi hızlandıran ve vaskülarizasyonu artıran büyüme faktörleri içerirler.
Bu durum, otogreftleri hızlı ve güçlü entegrasyonun gerekli olduğu diş cerrahisinde özellikle değerli kılar. Osteojenik doğaları, daha hızlı iyileşme, azalmış komplikasyonlar ve daha yüksek implant başarı oranları sağlar ve onları mevcut en biyolojik olarak etkili kemik grefti materyali olarak konumlandırır.
Oto greftler doğal kemik iyileşmesini nasıl teşvik eder?
Oto greftler, hastanın kendi canlı kemik hücreleri ve büyüme faktörlerini greft alanına taşıyarak doğal kemik iyileşmesini destekler. Bu bileşenler neredeyse hemen kemik oluşumunu başlatır ve greft ile mevcut kemik arasında sorunsuz bir füzyon sağlar.
Osteojenik hücreler yeni kemik üretirken, osteoindüktif proteinler çevredeki dokuyu rejenerasyona katılmaya teşvik eder. Bu süreç, doğal kemik onarım mekanizmalarını taklit ederek daha hızlı ve daha stabil bir entegrasyon sağlar. Diğer greftlerin aksine, otogreftler vücudun yabancı materyale uyum sağlamasını gerektirmez, komplikasyonları en aza indirir ve tam ve güvenilir iyileşme için optimal bir ortam oluşturur.
Oto greftler genellikle nereden alınır?
Oto greftler, gereken kemik hacmine ve türüne bağlı olarak en sık intraoral veya ekstraoral bağışçı alanlardan alınır. Intraoral alanlar mandibular simfiz (çene), mandibular ramus ve maksiller tuberositeyi içerir ve daha küçük greftler veya lokal bölgeler için kemik sağlar.
Daha büyük greftler için, iliak krest (kalça) veya tibia gibi ekstraoral alanlar, zengin süngerimsi kemikleri nedeniyle tercih edilir. Greft alınacak bölgenin seçimi erişilebilirlik, hasta sağlığı ve gereken kemik miktarına bağlıdır. Cerrahlar, optimal kemik kalitesini sağlarken bağışçı alan morbiditesini en aza indirmeyi hedefler.
Mandibular simfiz alma tekniği nedir?
Mandibular simfiz (çene bölgesi), otojen kemik greftlerinin intraoral olarak alındığı yaygın bir alandır. Bu teknik, kemiğe erişmek için alt dudak içinde küçük bir kesi yapılmasını içerir. Bir blok veya partikül kemik dikkatlice çıkarılır, diş kökleri ve mental sinirler gibi kritik yapılar korunur.
Alınan kemik daha sonra şekillendirilir ve greft alanına yerleştirilir. Bu alan, küçük ila orta ölçekli greft ihtiyaçları için ideal olan yoğun kortikal kemik sağlar. Teknik, minimal dış iz ile kolay erişim sağlar, ancak hastalar ameliyat sonrası geçici uyuşma veya rahatsızlık yaşayabilir.
Mandibular ramustan kemik nasıl alınır?
Molarlardan arka tarafta yer alan mandibular ramustan kemik alımı, çenenin arkasına yakın bir intraoral kesi ile siteye erişimi içerir. Cerrah, inferior alveolar siniri koruyarak dikkatlice bir kemik parçası çıkarır.
Ramus, gücü ve yoğunluğu nedeniyle greftleme için ideal yüksek kaliteli kortikal kemik sunar. Bu teknik genellikle posterior artırma prosedürleri ve implant desteği için tercih edilir. Cerrahi sonrası şişlik veya hafif rahatsızlık yaygındır ancak genellikle geçicidir. Ramus alımı, daha az görünür iz ve uzun vadeli komplikasyon riskinin azaltılması ile güvenilir bir kemik kaynağı sağlar.
Ekstraoral oto greft alma alanları nelerdir?
Ekstraoral oto greft alma alanları, ağız dışındaki bölgeleri kapsar; öncelikle iliak krest, tibia ve bazen kafatası (kalvarium) bulunur. Bu alanlar büyük hacimlerde süngerimsi ve kortikal kemik sağlar, bu da onları çene artırımı veya travma onarımı gibi büyük rekonstrüktif prosedürler için ideal kılar.
Bu bölgelerden kemik almak genel anestezi gerektirir ve ek bir cerrahi alan oluşturur; bu da ameliyat sonrası rahatsızlık ve iyileşme süresini artırabilir. Ancak, bu kaynaklardan elde edilen kemik kalitesi ve miktarı, özellikle sağlam greft materyali gerektiren karmaşık diş veya maksillofasiyal cerrahilerde kullanımını haklı çıkarır.
Hangi intraoral alanlar en iyi kemik kalitesini sağlar?
Intraoral alanlar arasında, mandibular ramus ve simfiz yoğun kortikal yapıları nedeniyle en iyi kemik kalitesini sunar ve mükemmel greft stabilitesini destekler. Bu bölgeler, güçlü osteojenik potansiyele ve güvenilir entegrasyona sahip oto greftler sağlar.
Maksiller tuberosite ve çekim soketleri de kullanılabilir, ancak daha yumuşak kemikleri, yapısal destekten ziyade partikül greftleme için daha uygundur. En iyi intraoral alanın seçimi, gerekli hacim, cerrahi erişim ve yakın anatomik yapılar gibi faktörlere bağlıdır. Bu alma alanları, kolaylık ve minimal iz avantajı sunarak lokal diş prosedürleri için uygundur.
Oto greftlerin avantajları ve dezavantajları nelerdir?
Oto greftlerin avantajları, eşsiz biyolojik uyumluluk, yüksek başarı oranları ve aktif kemik oluşturma özelliklerini içerir. Hızla entegre olurlar ve bağışıklık reddi veya hastalık bulaşma riski taşımazlar. Dezavantajları ise, ikinci bir cerrahi alan gerektirmesi nedeniyle operasyon süresini ve potansiyel komplikasyonları (ağrı veya sinir yaralanması gibi) artırmasıdır.
Sınırlı kemik hacmi, büyük defektlerde kullanımını kısıtlayabilir. Bu dezavantajlara rağmen, oto greftlerin öngörülebilir sonuçları ve rejeneratif faydaları, özellikle uzun vadeli implant stabilitesinin öncelikli olduğu durumlarda birçok diş greftleme prosedürü için tercih edilmelerini sağlar.
Kendi kemiğinizi kullanmanın temel faydaları nelerdir?
Greftleme prosedürlerinde kendi kemiğinizi kullanmak, en yüksek uyumluluk ve iyileşme potansiyelini garanti eder. Oto greftler, canlı hücreler, büyüme faktörleri ve doğal iskele içerir ve kemik rejenerasyonunun tüm yönlerini destekleyen tek greft türüdür.
Doku vücudunuzdan geldiği için bağışıklık reaksiyonu veya hastalık bulaşması riski yoktur. Entegrasyon daha hızlıdır ve uzun vadeli sonuçlar genellikle daha öngörülebilirdir. Ayrıca, kendi kemiğinizi kullanmak, donör materyallere veya sentetik ikame malzemelere olan bağımlılığı azaltır ve hem hasta hem de klinisyen için iyileşme süreci ve nihai sonuçlar üzerinde daha fazla kontrol sağlar.
Oto greft prosedürlerinden hangi komplikasyonlar ortaya çıkabilir?
Etkili olmasına rağmen, oto greft prosedürleri bazı riskler taşır. En yaygın komplikasyon, ağrı, şişlik, enfeksiyon veya geçici sinir hasarını içerebilen bağışçı alan morbiditesidir. Mandibular simfiz veya ramus gibi alanlardan alınması, uyuşma veya değişmiş hislere neden olabilir. Nadir durumlarda, hatalı teknik diş köklerine veya sinirlere zarar verebilir.
Ek cerrahi alan, toplam operasyon süresi ve iyileşme süresini artırır. Bu endişelere rağmen, çoğu komplikasyon hafiftir ve uygun postoperatif bakım ile çözülür. Hastaların riskler hakkında tam olarak bilgilendirilmesi ve iyileşme sürecinde yakından izlenmesi gerekir.
Almanın bağışçı alan iyileşmesini nasıl etkiler?
Bağışçı alanın iyileşmesi, alınan kemik miktarı ve konuma bağlı olarak değişir. Mandibular ramus veya simfiz gibi intraoral alanlar genellikle birkaç hafta içinde iyileşir, ancak geçici şişlik, morarma veya değişmiş hislere neden olabilir.
İliak krest gibi ekstraoral alanlar, cerrahi derinlik ve alınan kemik hacmi nedeniyle daha uzun iyileşme süresi gerektirebilir. Uygun cerrahi teknik, minimal travma ve iyi ağız hijyeni iyileşme sonuçlarını önemli ölçüde iyileştirir. Dinlenme ve gerekirse antibiyotikler dahil postoperatif bakım, enfeksiyon riskini azaltır ve iyileşmeyi hızlandırır. Çoğu bağışçı alan zamanla minimal uzun vadeli etki ile kemik üretir.
Allogreftler nedir ve ne zaman önerilir?
Allogreftler, insan bağışçılardan elde edilen (genellikle kadavradan) kemik grefti materyalleridir ve güvenlik ve biyouyumluluk sağlamak için işlenir. Hastalar yeterli otojen kemiği sağlayamazsa veya ikinci bir cerrahi alanı önlemek isterse yaygın olarak kullanılır. Allogreftler, ridge augmentasyonları, sinüs liftleri, periodontal defektler ve implant alanı hazırlıkları için önerilir.
Temel olarak osteokondüktif iskele görevi görürler ve çevredeki doğal kemikten yeni kemik oluşumunu desteklerler. Oto greftler gibi osteojenik olmasalar da, kullanılabilirlikleri, kolaylıkları ve öngörülebilir sonuçları, özellikle orta düzeyde kemik rejenerasyonu gerektiğinde ve ek hasta morbiditesi olmadan güvenilir bir seçenek yapar.
Allogreftler nasıl işlenir ve hazırlanır?
Allogreftler, kemik matrisini korurken hücresel bileşenleri çıkarmak için kapsamlı bir işleme tabi tutulur. Bağışçı taramasının ardından kemik temizlenir, protein ve lipidleri çıkarmak için kimyasallarla muamele edilir ve sterilize edilir.
Doku, raf ömrünü uzatmak için dondurularak kurutulabilir (liyofilize edilir) veya osteoindüktif özellikleri artırmak için demineralize edilebilir. Bu işlemler, kemik yapısal bütünlüğünü korurken bağışıklık reaksiyonları veya hastalık bulaşma riskini azaltır. Sonuç, diş cerrahisinde hemen kullanılabilecek güvenli, steril bir üründür. İşleme yöntemleri, istenen greft özelliklerine göre, örneğin yoğunluk, bileşim veya forma göre değişir.
Allogreftler için dondurarak kurutma süreci nedir?
Dondurarak kurutma süreci (liyofilizasyon olarak da bilinir), bağışçı kemiğinden düşük sıcaklık ve vakum koşullarında nemin uzaklaştırılmasıdır. Bu teknik, kemiğin yapısal matrisini korurken, oda sıcaklığında uzun süre dayanıklı olmasını sağlar. Dondurularak kurutulmuş allogreftler, yerleştirilmeden önce tuzlu su veya antibiyotiklerde yeniden nemlendirilebilir.
Bu yöntem ayrıca greftin osteokondüktif özelliklerini korurken bakteriyel veya viral kontaminasyon olasılığını azaltır. Dondurarak kurutma, FDBA (dondurularak kurutulmuş kemik allogrefti) gibi malzemelerin üretimi için özellikle kullanışlıdır ve diş ile periodontal cerrahilerde uzun süreli depolama ve kullanım kolaylığı sağlar.
Allogreftler hastalık bulaşmasını önlemek için nasıl sterilize edilir?
Allogreftler, bakteriler, virüsler ve mantarlar dahil patojenleri ortadan kaldırmak için gama ışınlama, etilen oksit gazı veya kimyasal işlemler gibi yöntemlerle sterilize edilir. Bu teknikler, doku ilk dezenfeksiyon ve işlem sonrası uygulanır.
Gama ışınlama en yaygın ve etkili yöntemdir, ancak greftin biyolojik aktivitesini korumak için dikkatle kontrol edilmelidir.
Sterilizasyon, dokunun mekanik dayanıklılığını veya rejeneratif potansiyelini etkilemeden güvenliği sağlamak için sıkı düzenleyici yönergeler altında gerçekleştirilir. Bağışçı taraması ve serolojik testlerle birleştirildiğinde, bu adımlar modern allogreftleri diş kemik greftleme prosedürlerinde güvenli bir seçenek yapar.
Allogreft güvenliğini sağlamak için kalite kontrol önlemleri nelerdir?
Allogreft güvenliği, sıkı bağışçı taraması, laboratuvar testi ve doku işleme standartlarıyla sağlanır. Bağışçılar bulaşıcı hastalıklar, tıbbi geçmiş ve yaşam tarzı risk faktörleri açısından taranır. Alındıktan sonra dokular HIV, hepatit, frengi ve diğer patojenler için test edilir.
İşleme tesisleri FDA ve AATB (American Association of Tissue Banks) düzenlemelerine uyar; sterilizasyon protokolleri, izlenebilirlik sistemleri ve doğrulanmış temizlik yöntemlerini içerir. Parti testleri ve belgeler, tüm greftlerde tutarlılık ve güvenliği sağlar. Bu kalite kontrol önlemleri, hastalık bulaşma veya greft reddi riskini önemli ölçüde azaltır ve allogreftleri klinik diş ortamlarında güvenli ve etkili bir materyal yapar.
Hangi tür allogreft materyalleri mevcuttur?
Allogreftler, farklı diş prosedürleri için esneklik sağlayan çeşitli formlar ve bileşimlerde gelir. En yaygın türler şunlardır:
- Dondurularak kurutulmuş kemik allogreftleri (FDBA): mineral içeriğini korur ve güçlü yapısal destek sağlar.
- Demineralize kemik matrisi (DBM): mineralleri çıkarmak için kimyasal işlem görür ve otoindüksiyonu artıran proteinleri açığa çıkarır.
- Demineralize ve dondurularak kurutulmuş kemik allogreftleri (DFDBA): demineralizasyon ve uzun süreli saklama avantajlarını birleştirir.
Allogreftler ayrıca kortikal, süngerimsi veya her ikisinin karışımı olabilir ve her biri, güç veya hızlı yeniden şekillenme ihtiyacına bağlı olarak belirli klinik amaçlara hizmet eder.
Demineralize kemik matrisi (DBM) nedir?
Demineralize Kemik Matrisi (DBM), inorganik mineral içeriği çıkarılmış bir allogrefttir ve geride osteokondüktif ve osteoindüktif özellikleri koruyan kollajen açısından zengin bir matris bırakır. Demineralizasyon süreci, kemik morfogenetik proteinler (BMP’ler) gibi doğal büyüme faktörlerini açığa çıkarır ve kemik oluşturan hücreleri uyarır.
DBM genellikle partikül veya macun formunda kullanılır ve küçük kemik defektlerini doldurmak, periodontal veya implant prosedürlerinde kemik iyileşmesini desteklemek için idealdir. Yapısal gücü olmasa da, rejenerasyonu teşvik etme yeteneği, onu diğer greft materyallerine mükemmel bir tamamlayıcı veya küçük greftleme vakalarında bağımsız bir çözüm yapar.
Dondurularak kurutulmuş kemik allogreftleri (FDBA) nasıl çalışır?
Dondurularak Kurutulmuş Kemik Allogreftleri (FDBA), mineral içeriğini korur ve yeni kemik büyümesi için mükemmel bir osteokondüktif iskele sağlar. Yerleştirildikten sonra, alıcı hücreler grefti infiltre eder ve yavaş yavaş “sürünerek ikame” olarak bilinen bir süreçle yeni kemik ile değiştirir.
FDBA, genellikle diş eti sırtı korunumu, soket greftleme ve implant alanı geliştirmede kullanılır. Oto greftlerden daha yavaş entegre olur, ancak kemik rejenerasyonu için stabil ve öngörülebilir bir temel sunar. Canlı hücre ve protein içermediğinden, immünolojik risk taşımaz ve uzun süre saklanabilir, bu da onu klinik uygulamalarda pratik ve yaygın bir malzeme yapar.
Mineralden arındırılmış dondurularak kurutulmuş kemik allogreftleri (DFDBA) nedir?
DFDBA, dondurarak kurutma ve mineralden arındırma avantajlarını birleştirir. Dondurarak kurutma süreci raf ömrünü uzatırken, mineralden arındırma BMP gibi kemik büyümesini teşvik eden proteinleri ortaya çıkarır. Bu, DFDBA’yı sadece osteo-kondüktif değil, aynı zamanda osteo-indüktif yapar ve çevredeki dokuların yeni kemik oluşturmasını teşvik eder.
DFDBA, kemik büyümesinin kritik olduğu periodontal rejenerasyon, intrabody defektleri ve sinüs kaldırma işlemlerinde özellikle faydalıdır. Yapısal olarak FDBA kadar güçlü olmasa da biyolojik aktivitesi, kemik oluşumunun hacim korunumuna göre öncelikli olduğu durumlarda tercih edilmesini sağlar. Daha iyi sonuçlar için genellikle diğer greft materyalleri ile birlikte kullanılır.
Kortikal ve süngerimsi allogreftler ne zaman kullanılır?
Kortikal allogreftler yoğun ve mükemmel yapısal destek sunar, bu da onları sırt artırımı, blok greftleme ve mekanik kuvvetin gerekli olduğu bölgeler için ideal yapar. Daha yavaş entegre olurlar ancak boşluğu iyi korurlar.
Süngerimsi allogreftler ise gözenekli ve kemik iliğine benzer boşluklarla doludur, bu da daha hızlı vaskülarizasyon ve yeniden şekillenmeyi destekler.
Bu greftler soket koruma, periodontal defektler veya daha küçük greftler için idealdir. Bazı ürünler her iki tipi birleştirerek güç ve hızlı iyileşme avantajlarından yararlanır. Seçim, greft alanının destek, hacim veya entegrasyon hızı gereksinimlerine bağlıdır.
Allogreftlerin faydaları ve sınırlamaları nelerdir?
Allogreftler birçok avantaj sunar: donör bölge morbiditesi yoktur, sürekli erişilebilirlik vardır ve cerrahi süre azalır. Kullanımı kolaydır, hasat gerektirmez ve çoğu hastada iyi entegre olur. Özellikle ikinci bir cerrahi prosedürden geçmek istemeyen veya geçiremeyen hastalarda faydalıdır.
Buna karşılık sınırlamalar, oto greftlere kıyasla daha yavaş entegrasyon ve osteojenik hücre eksikliğidir. Tamamen sterilize edilmiş olsalar da, bazı klinisyenler hastalık bulaşma riskinin minimal olmasından endişe duyabilir. Bu endişelere rağmen, allogreftler birçok dental greftleme prosedüründe güvenli, etkili ve yaygın olarak kullanılan bir seçenektir.
Allogreftler donör bölge morbiditesini neden ortadan kaldırır?
Allogreftler, ikinci bir cerrahi alan gereksinimini tamamen ortadan kaldırır, bu da donör bölgede ek ağrı, iyileşme süresi veya komplikasyon riskinin olmadığı anlamına gelir. Bu, iyileşmeyi yavaşlatan veya cerrahi riskleri artıran tıbbi durumları olan hastalar için özellikle önemlidir. Hastanın vücudundan kemik alma ihtiyacı olmadığından, prosedür daha hızlı, daha az invaziv ve genellikle daha konforludur.
Bu avantaj ayrıca genel tedavi maliyetini ve ameliyat sonrası rahatsızlığı azaltır, böylece allogreftler, hasta konforunun yüksek öncelik olduğu küçük ve karmaşık dental greftleme prosedürlerinde cazip bir seçenek haline gelir.
Allogreft entegrasyon oranlarını etkileyen faktörler nelerdir?
Allogreftin ne kadar hızlı ve etkili entegre olacağını birkaç faktör etkiler. Bunlar arasında hastanın sağlık durumu, greft materyalinin kalitesi ve greft alanının vaskülaritesi bulunur. Sigara, kontrolsüz diyabet veya kötü ağız hijyeni iyileşmeyi geciktirebilir. Allogreft türü de önemlidir çünkü süngerimsi greftler kortikal olanlardan daha hızlı entegre olur.
Ayrıca, allogreftlerin büyüme faktörleri veya otojen kemik ile kombinasyonu performanslarını artırabilir. Uygun cerrahi teknik, greft stabilizasyonu ve greftin açığa çıkmasını önlemek de başarılı entegrasyon için kritiktir. Doğru koşullar altında, allogreftler öngörülebilir şekilde entegre olabilir ve uzun vadeli restorasyon başarısını destekler.
Allogreftler, başarı oranlarında oto greftlerle nasıl karşılaştırılır?
Oto greftler, canlı hücreler ve büyüme faktörleri nedeniyle altın standart olarak kalırken, allogreftler birçok dental prosedürde, özellikle sağlıklı ve iyi vaskülarize alanlarda kullanıldığında oldukça karşılaştırılabilir başarı oranları sunar. Oto greftler genellikle daha hızlı ve öngörülebilir şekilde entegre olur, ancak ikinci bir cerrahi gerektirir.
Allogreftler, entegre olma süresi biraz daha yavaş olsa da, donör bölge morbiditesini ortadan kaldırır ve yeni kemik oluşumu için güvenli ve etkili bir iskelet sağlar. Başarı oranları greft türüne ve klinik endikasyona bağlı olarak değişir, ancak sırt korunumu veya sinüs kaldırma gibi birçok rutin durumda, uygun şekilde seçilip yerleştirildiğinde allogreftler oto greftler kadar başarılıdır.
Ksenogreftler nedir ve ne kadar etkilidir?
Ksenogreftler, insan dışı türlerden elde edilen kemik greft malzemeleridir; en yaygın olarak sığır, domuz veya at kaynaklıdır.
Bu greftler, yeni kemik oluşumunu destekleyen biyouyumlu bir mineral iskelet bırakacak şekilde tüm organik maddelerden arındırılır. Ksenogreftler öncelikle osteo-kondüktiftir ve hastanın doğal kemiğinin büyüyebileceği bir yapı sağlar.
Sinüs kaldırma, sırt korunumu ve periodontal rejenerasyon gibi işlemlerde son derece etkilidirler. Oto greftlerden daha yavaş entegre olsalar da, uzun vadeli stabiliteleri ve düşük komplikasyon oranları, onları diş hekimliği pratiğinde güvenilir ve yaygın olarak kullanılan bir greftleme seçeneği yapar.
Ksenogreftler için hangi hayvan kaynakları kullanılır?
Ksenogreftler için en yaygın kullanılan hayvan kaynakları sığır, domuz ve attır. Bu türler, yapısal ve kompozisyon açısından insan kemiğine çok benzeyen kemik sağlar.
- Sığır kemiği, gözenekli yapısı ve mekanik dayanıklılığı nedeniyle en çok kullanılanıdır.
- Domuz kemiği, yapısal olarak benzerdir ve iyi osteo-kondüktif özellik sunar.
- At kemiği, uyumluluğu ve daha yavaş rezorpsiyonu ile bilinir, bu da uzun vadeli destek için uygundur. Bu greftler, insan dokusuyla güvenlik ve uyumluluğu sağlamak için tüm immünojenik maddelerden kapsamlı şekilde işlenir.
Sığır kemiği neden dental prosedürlerde yaygın olarak kullanılır?
Sığır kemiği, insan süngerimsi kemiğine benzer yapısı nedeniyle dental greftlemede yaygın olarak kullanılır. Doğal olarak gözenekli bir matrise sahiptir, bu da osteo-kondüksiyonu kolaylaştırır ve yeni kemiğin greft içine ve etrafına büyümesine olanak tanır.
Bio-Oss® gibi sığır ksenogreftleri, mineral çerçeveyi korurken tüm organik maddeleri çıkarmak için titiz bir işlemden geçer.
Bu, güvenli, stabil ve yüksek biyouyumlu bir greft malzemesi ortaya çıkarır. Uzun rezorpsiyon süresi nedeniyle, sinüs kaldırma ve sırt korunumunda özellikle tercih edilir; bu süre boyunca hastanın doğal kemiği yavaş yavaş yerine geçer.
Domuz ksenogreftleri dental kullanım için nasıl işlenir?
Domuz ksenogreftleri, domuz kemiğinden elde edilir ve bağışıklık tepkilerine neden olabilecek proteinler, yağlar ve diğer organik maddeleri çıkarmak için kimyasal, termal ve enzimatik işlemlerden geçirilir. Bu işlemler kemiğin doğal mineral matrisini korur ve onu uygun bir osteo-kondüktif iskelet haline getirir. Ortaya çıkan greft sterilize edilir ve genellikle cerrahi kullanım için granül veya blok halinde öğütülür.
Domuz kaynaklı ksenogreftler, biyouyumlulukları ve insan kemiğine yapısal benzerlikleri nedeniyle giderek daha popüler hale gelmektedir. Özellikle orta derecede destek ve güvenilir entegrasyon gereken periodontal ve implant prosedürlerinde kullanışlıdır.
At kemiğini greftleme için uygun kılan nedir?
At kemiği, mekanik dayanıklılık ile yavaş rezorpsiyon arasında benzersiz bir denge sunar ve uzun vadeli stabilitenin önemli olduğu durumlar için uygundur. Kolajen ve mineral bileşimi, insan kemiğini yakından taklit eder. Enzimatik deantijenleme ve ısıl işlem yoluyla, tüm immünojenik bileşenler uzaklaştırılır ve biyouyumlu bir iskelet bırakılır. At ksenogreftleri, şekil ve form esnekliği açısından özellikle değerlidir ve bazı işlem teknikleri, kemik oluşumunu artırarak doğal kolajeni bile korur.
Bu özellikler, at greftlerini ridge augmentasyonu, sinüs kaldırma ve yapısal bütünlüğün kritik olduğu büyük hacimli defektler gibi prosedürlerde etkili kılar.
Ksenogreftler biyouyumluluğu sağlamak için nasıl işlenir?
Biyouyumluluğu sağlamak için ksenogreftler, tüm organik ve antijenik materyali uzaklaştırmak üzere tasarlanmış mekanik, termal ve kimyasal işlemlerin bir kombinasyonuna tabi tutulur. Bu işlemler, kemiği hücresel bileşenlerden, proteinlerden ve potansiyel hastalık vektörlerinden arındırırken, kemik rejenerasyonu için gerekli inorganik mineral matriksi korur.
Ortaya çıkan iskelet sterilize edilir, test edilir ve klinik kullanım için şekillendirilir. Uygun işleme, bağışıklık reddi, enfeksiyon veya inflamatuar reaksiyon riskini en aza indirmek için hayati öneme sahiptir; böylece greft güvenli bir şekilde hastanın kemiğiyle bütünleşir ve osteokondüktif bir materyal olarak etkili şekilde işlev görür.
Ksenogreftlerde deproteinasyon süreci nedir?
Deproteinasyon, insanlarda bağışıklık tepkisi tetikleyebilecek tüm organik proteinlerin uzaklaştırılmasını içeren ksenogreft hazırlığında kritik bir adımdır. Bu genellikle ısı, kimyasal çözücüler veya enzimatik işlemler kullanılarak yapılır. İşlem, hücresel kalıntıları ve antijenik materyali ortadan kaldırırken inorganik kemik yapısını korur.
İnorganik sığır kemiği gibi deproteinize greftler, doğal mimarisini korur ve osteokondüksiyon için mükemmel iskeletler haline gelir. Proteinleri ortadan kaldırarak deproteinasyon, greftin biyolojik olarak inert olmasını sağlar, reddedilme riskini azaltır ve dental prosedürlerde güvenliği ve uzun vadeli başarıyı artırır.
Isıl işlem ksenogreft özelliklerini nasıl etkiler?
Isıl işlem (termal işlem olarak da adlandırılır), ksenogreft malzemelerini sterilize etmek ve proteinler ve patojenler dahil organik kalıntıları uzaklaştırmak için kullanılır. Sıcaklık ve süre, greftin mineral yapısının zarar görmesini önlemek için dikkatle kontrol edilir.
Yüksek sıcaklık işlemi (600°C’nin üzerinde), kemikte kristalleşme değişikliklerine yol açabilir, bu da rezorpsiyonunu azaltır ve biyolojik aktiviteyi düşürür. Bu uzun vadeli stabiliteyi artırsa da, entegrasyonu yavaşlatabilir.
Düşük sıcaklık işlemi, greftin gözenekli yapısını daha iyi korur ve kemik büyümesini daha iyi destekler. Seçilen yöntem, klinik endikasyona bağlı olarak güvenlik, biyouyumluluk ve performans arasında bir denge sağlar.
Organik bileşenleri hangi kimyasal işlemler uzaklaştırır?
Kimyasal işlemler, hayvansal kökenli kemikten lipitleri, proteinleri ve kalıntı hücreleri çözmek ve uzaklaştırmak için hidrojen peroksit, etanol veya asit banyoları gibi çözeltiler kullanır. Bu kimyasallar, kemiğin mineral matriksini önemli ölçüde değiştirmeden immünojenik bileşenleri etkili bir şekilde ortadan kaldırır. Bazı işlemler, kolajen gibi spesifik proteinleri hedeflemek için enzimatik sindirim de içerir.
Kimyasal işlemden sonra greft durulanır, kurutulur ve sterilize edilir. Bu adımlar, özellikle implant sahası geliştirme veya periodontal rejenerasyon için kullanılan greftlerde steriliteyi, biyouyumluluğu ve hasta güvenliğini sağlamak için kritik öneme sahiptir. Uygun kimyasal işleme, ksenogreftin bağışıklık tepkisi tetiklememesini garanti eder.
Ksenogreft kullanmanın avantajları nelerdir?
Ksenogreftler çeşitli avantajlar sunar. Kolayca temin edilebilir, maliyet-etkin ve biyouyumlu olup, otogreftler veya allogreftler mümkün olmadığında mükemmel bir alternatif oluşturur. Ksenogreftler, kemik büyümesini ve hacim korunmasını destekleyen doğal bir mineral iskelet sağlar.
Otogreftlerin aksine, ikinci bir cerrahi alan gerektirmezler ve bu da hasta morbiditesini azaltır. Yavaş rezorpsiyonları, iyileşme sırasında uzun süreli yapısal destek sağlar. Geniş kapsamlı işleme ve sterilizasyon ile modern ksenogreftler, sinüs kaldırma, ridge augmentasyonu ve implant sahası hazırlığı dahil çoğu dental greftleme ihtiyacı için güvenli ve etkilidir. Öngörülebilirlikleri, günlük klinik uygulamada vazgeçilmez kılar.
Ksenogreftler neden büyük miktarlarda kolayca temin edilebilir?
Ksenogreftler, tıbbi veya gıda üretimi için yetiştirilen hayvanlardan elde edilir, bu da tutarlı ve ölçeklenebilir bir tedarik sağlar. İnsan donörlerine veya hasta dokusuna bağımlı olmadıkları için büyük miktarlarda üretilebilir, işlenebilir ve depolanabilir.
Bu durum, yüksek cerrahi hacimli uygulamalarda veya otogreft erişiminin sınırlı olduğu bölgelerde ksenogreftleri özellikle değerli kılar. Mevcudiyetleri, kliniklerin kemik greftleme prosedürlerini gecikmeden sunmasına olanak tanırken, donör bölge sağlığı veya kemik miktarı gibi hasta özel faktörlere bağımlılığı azaltır. Ticari üretim süreci, sabit tedarik ve partiler arasında standart kaliteyi garanti eder.
Ksenogreftler doğal kemik mimarisini nasıl korur?
Dikkatli işleme ve koruma yoluyla, ksenogreftler orijinal trabeküler (süngerimsi) veya kortikal yapısını korur ve bu, insan kemiğine yakından benzer. Bu doğal mimari, yeni kemik hücrelerinin tutunmasına, göç etmesine ve büyümesine olanak tanıyan osteokondüksiyon için esastır. Gözenekli yapı, vaskülarizasyonu destekler ve konak bölgesine entegrasyonu kolaylaştırır.
Kemiğin doğal geometrisini korumak, özellikle sinüs kaldırma ve ridge koruma prosedürlerinde stabilite ve hacim korunmasını iyileştirir. Üreticiler, bu özellikleri korumak için düşük sıcaklıkta deproteinasyon ve nazik temizleme teknikleri kullanır, bu da iyileşme sırasında doğal kemiğe benzer davranan greftler ortaya çıkarır.
Ksenogreftler hastalar için neden maliyet-etkindir?
Ksenogreftler, ikinci bir ameliyat gerektiren otogreftlerden daha uygun fiyatlıdır ve insan donörleri ve sıkı düzenlemelere dayanan allogreftlerden genellikle daha ucuzdur. Seri üretim ve yaygın temin edilebilirlikleri, ksenogreftlerin hem sağlayıcı hem de hasta için prosedür maliyetlerini düşürür.
Uzun raf ömrü ve kolay depolanabilirliği genel giderleri azaltırken, ek cerrahilerin ortadan kalkması toplam tedavi süresini ve hasta dinlenme süresini kısaltır. Bu faktörler, implant hazırlığı, alveol koruması ve periodontal rejenerasyon dahil olmak üzere rutin dental prosedürlerde kemik grefti ihtiyacı olan hastalar için ksenogreftleri maliyet-etkin bir seçenek haline getirir.
Ksenogreftler hakkında hastaların bilmesi gereken sınırlamalar nelerdir?
Ksenogreftler güvenli ve yaygın olarak kullanılsa da, hastaların bazı sınırlamaları bilmesi gerekir. Osteojenik değillerdir, yani canlı kemik hücrelerine katkıda bulunmazlar. Entegrasyon, otogreftlere veya bazı allogreftlere kıyasla daha uzun sürebilir. Bazı ksenogreftler kısmen çözünmemiş olarak kalabilir, bu da uzun vadeli yeniden şekillenme üzerinde etkili olabilir.
Ek olarak, bazı hastaların hayvansal kökenli materyallerin kullanımına kültürel veya dini itirazları olabilir. Titiz sterilizasyona rağmen, minimal bir bağışıklık tepkisi riski hala mevcuttur. Bu endişelerin tedavi planlaması sırasında tartışılması, hastaların klinik ihtiyaçlarına ve kişisel değerlerine uygun bilinçli seçimler yapmasını sağlar.
Ksenogreft rezorpsiyonu tipik olarak ne kadar sürer?
Ksenogreft rezorpsiyonu genellikle yavaş ve kademelidir, ürün ve bölgeye bağlı olarak çoğunlukla 6–12 ay veya daha uzun sürebilir. Hızla yeniden şekillenen otogreftlerin aksine, ksenogreftler hastanın kemiği grefti yavaşça değiştirirken uzun vadeli yapısal destek sağlamak için tasarlanmıştır.
Anorganik sığır kemiği gibi bazı ürünler yıllarca kısmen çözünmemiş kalabilir, ancak yine de sağlıklı kemik yeniden şekillenmesini ve implant yerleştirmeyi destekler.
Bu yavaş rezorpsiyon, alanın korunmasının kritik olduğu sinüs kaldırma veya büyük hacimli augmentasyonlarda faydalıdır. Zaman çizelgesi, hasta sağlığı, cerrahi teknik ve kullanılan spesifik greft malzemesine bağlı olarak değişir.
Sentetik kemik grefti malzemeleri nelerdir?
Sentetik kemik greftleri veya allopatik greftler, diş ve ortopedik prosedürlerde kemiği değiştirmek veya yenilemek için kullanılan insan yapımı malzemelerdir. Bu malzemeler, doğal kemiğin özelliklerini taklit edecek şekilde tasarlanmıştır ve öncelikle yeni kemik oluşumu için osteokondüktif iskele görevi görürler.
Yaygın sentetik malzemeler arasında kalsiyum fosfat seramikleri, hidroksiapatit, beta-trikalsiyum fosfat (β-TCP) ve biyoaktif cam bulunur. Bu greftler tamamen biyolojik dokulardan arındırılmıştır ve bu nedenle yüksek derecede biyouyumlu ve güvenlidir.
Sentetik greftler, hastaların biyolojik olmayan seçenekleri tercih ettiği veya oto-greftler, allogreftler veya ksenogreftlerle ilişkili risklerden kaçınmak istendiğinde yaygın olarak kullanılır. Çok yönlüdürler ve implant alanı hazırlığı dahil olmak üzere çeşitli dental prosedürler için uygundurlar.
Hangi tür sentetik malzemeler mevcuttur?
Sentetik kemik greftleri, farklı klinik ihtiyaçlara uygun benzersiz özelliklere sahip çeşitli bileşim ve formlarda sunulur. En yaygın türler şunlardır:
- Kalsiyum fosfat seramikleri (hidroksiapatit ve beta-trikalsiyum fosfat)
- Biyoaktif cam
- Kalsiyum sülfat (ara sıra diğer malzemelerle birlikte kullanılır)
Bu malzemeler granül, macun, blok ve hatta enjekte edilebilir pasta formlarında mevcuttur; bu da klinisyenlerin defektin boyutu ve konumuna göre en uygun formatı seçmesine olanak tanır. Her malzeme biyouyumluluk, osteokondüktivite ve değişen derecelerde emilim sunar, bu da sentetik greftleri güvenilir ve özelleştirilebilir bir çözüm haline getirir.
Kalsiyum fosfat seramikleri greft olarak nasıl çalışır?
Hidroksiapatit (HA) ve beta-trikalsiyum fosfat (β-TCP) dahil kalsiyum fosfat seramikleri, insan kemiğinin mineral bileşimine yakındır. Bu malzemeler osteokondüktif iskeleler olarak görev yapar ve kemik oluşturan hücrelerin göç edebileceği bir yapı sağlayarak yeni kemik büyümesini yönlendirir.
Formülasyonlarına bağlı olarak, yavaş (HA) veya daha hızlı (β-TCP) emilebilirler ve bu da klinisyenlerin greft ömrünü hastanın iyileşme hızına uyarlamasına olanak tanır. Kalsiyum fosfat seramikleri, sıklıkla kemik sırtının korunması, sinüs kaldırmaları ve periodontal rejenerasyon gibi işlemlerde kullanılır ve biyolojik greftler uygun olmadığında güvenilir bir alternatif sunar.
Hidroksiapatit greftlerinin özellikleri nelerdir?
Hidroksiapatit (HA), yavaş emilen ve biyouyumlu bir seramik olup doğal kemiğin mineral bileşenini taklit eder. Gözenekli yapısı damar büyümesini ve hücresel tutunmayı destekleyerek kademeli kemik oluşumunu teşvik eder. Çok yavaş bozulduğundan, HA uzun süreli hacim koruması gerektiren işlemler için idealdir, örneğin kemik sırtının korunması veya büyük kemik defektleri.
HA osteoindüktif veya osteojenik özelliklere sahip olmasa da mükemmel osteokondüktivitesi sayesinde güvenilir bir iskele sağlar. Tek başına kullanılabilir veya β-TCP gibi daha hızlı emilen malzemelerle karıştırılarak güç ve iyileşme hızı dengelenebilir. HA’nın stabilitesi ve güvenliği, onu sentetik greftlemede değerli bir seçenek haline getirir.
Beta-trikalsiyum fosfat malzemeleri nasıl çalışır?
Beta-trikalsiyum fosfat (β-TCP), hidroksiapatitten daha hızlı çözünebilen ve genellikle 3–6 ay içinde emilen bir seramiktir. Bozuldukça, β-TCP yerini yeni oluşan kemiğe bırakır ve bu da onu daha hızlı rejenerasyon gerektiren durumlar için ideal kılar.
Osteokondüksiyonu destekler ve hücre yapışmasını teşvik eder, aynı zamanda kemik yeniden şekillenmesine katkıda bulunan kalsiyum ve fosfat iyonları salar. Öngörülebilir emilimi nedeniyle, β-TCP sıklıkla alveol boşluğu koruma, periodontal defektler ve implant alanı hazırlığında kullanılır. Ayrıca, kullanım kolaylığını artırmak veya karmaşık greftleme prosedürlerinde biyolojik performansı artırmak için diğer greft türleriyle sıkça kombine edilir.
Biyoaktif cam kemik rejenerasyonu için neden etkilidir?
Biyoaktif cam, silikon, kalsiyum, sodyum ve fosfor oksitlerinden yapılan sentetik bir greft malzemesidir. İmplant edildiğinde, vücut sıvıları ile reaksiyona girerek osteoblast yapışmasını ve kemik büyümesini teşvik eden hidroksikarbonat apatit tabakası oluşturur.
Diğer seramiklerin aksine, biyoaktif cam antibakteriyel özelliklere de sahiptir ve greft alanlarındaki enfeksiyon riskini azaltır. Osteokondüktiftir ve bazı osteoindüktif potansiyel gösterir, bu da onu periodontal rejenerasyon, kemik sırtının korunması ve peri-implant defektleri için son derece etkili kılar. Genellikle granül veya macun formunda kullanılır ve geliştirilmiş rejeneratif sonuçlar için oto-greft veya allogreft malzemesi ile karıştırılabilir.
Sentetik greftler doğal malzemelerle nasıl karşılaştırılır?
Sentetik greftler, doğal greftlerden farklı olarak mühendislik ürünü olup insan veya hayvan kaynaklarından elde edilmez. Birçok doğal malzeme gibi osteokondüktiftir, ancak oto-greftlerde bulunan osteojenik hücreler ve bazı allogreft ve ksenogreftlerde bulunan osteoindüktif proteinlerden yoksundur.
Bununla birlikte, sentetik greftler donör alan morbiditesini ve hastalık bulaşma risklerini ortadan kaldırır ve belirli klinik bağlamlarda daha güvenli hale gelir. Entegrasyon hızı daha yavaş olabilir, ancak biyoaktif cam veya kompozit greftler gibi yenilikler performansı artırır. Biyolojik olarak aktif olmasa da, sentetik greftler özellikle doğal kemik veya biyolojik materyallerle birlikte kullanıldığında öngörülebilir sonuçlar sunar.
Sentetik greftlerin osteokondüktif özellikleri nelerdir?
Sentetik greftler, osteoblastların göçünü, tutunmasını ve büyümesini destekleyen bir iskele sağlar; böylece hastanın doğal kemiği malzemenin içinden büyüyerek sonunda onu değiştirir. Bu özellik, osteokondüksiyon olarak bilinir ve kemik rejenerasyonunda kritik öneme sahiptir.
HA, β-TCP ve biyoaktif cam gibi malzemeler yüksek derecede gözeneklidir, bu da hücresel aktivite ve damar infiltrasyonu için yüzey alanını artırır. Kendi başlarına yeni kemik oluşumunu uyarmasalar da (osteoindüktif malzemeler gibi), sentetik greftler iyi damarlanmış bir cerrahi alan veya PRF (trombositten zengin fibrin) gibi biyolojik desteklerle birleştiğinde güvenilirdir.
Sentetik greft sonuçları ne kadar öngörülebilirdir?
Doğru seçilip yerleştirildiğinde, sentetik greftler dental prosedürlerde oldukça öngörülebilir sonuçlar verir. Üretim tutarlılığı, kontrollü emilim oranları ve sterilitesi güvenilir performansa katkıda bulunur. Başarı büyük ölçüde vaka seçimi, cerrahi teknik ve greft malzemesi özelliklerine bağlıdır.
Örneğin, β-TCP hızlı iyileşen alanlar için mükemmeldir, HA ise uzun vadeli alan koruması gereken durumlar için uygundur. Biyolojik aktivite açısından oto-greftlerle eşleşmese de, sentetik greftler kemik sırtı yükseltme, sinüs kaldırma ve alveol boşluğu koruma gibi prosedürlerde yüksek başarı oranları elde eder, özellikle otojen veya allojenik malzemelerle birlikte kullanıldığında.
Sentetik greft entegrasyonunu etkileyen faktörler nelerdir?
Sentetik greftlerin ne kadar iyi entegre olduğunu etkileyen birkaç faktör vardır:
- Malzeme türü: HA yavaş emilir; β-TCP daha hızlı emilir.
- Gözeneklilik ve yüzey dokusu: Daha yüksek gözeneklilik daha iyi damar infiltrasyonu sağlar.
- Greft alanı: İyi damarlanmış alanlar daha hızlı iyileşir.
- Hastanın sağlığı: Sigara içmek, diyabet ve kötü ağız hijyeni entegrasyonu yavaşlatabilir.
- Cerrahi teknik: Doğru işlem, stabilizasyon ve örtme (ör. membranlarla) esastır.
Uygun şekilde kullanıldığında, sentetik greftler iyi entegre olur ve uzun vadeli stabil sonuçları destekler. Bu faktörleri anlamak, klinisyenlerin iyileşmeyi optimize etmelerini ve hem basit hem de karmaşık dental prosedürlerde greft başarısını artırmalarını sağlar.
Sentetik greftlerin tercih edilmesinin faydaları nelerdir?
Sentetik greftler birçok önemli fayda sunar. Biyouyumlu, güvenli ve hastalık bulaşma risklerinden arındırılmıştır. Üretildikleri için tüm partilerde tutarlı kalite ve öngörülebilir performans sağlar.
Sentetik greftler, donör bölgesine olan ihtiyacı ortadan kaldırır, cerrahi süresini ve hasta rahatsızlığını azaltır. Ayrıca büyük miktarlarda mevcuttur ve soket greftlemeden büyük kret artırmalarına kadar çeşitli uygulamalara uyarlanabilirler.
Çok yönlülükleri, bulunabilirlikleri ve kullanım kolaylıkları, sentetik greftleri modern implantoloji ve periodontal cerrahide değerli bir araç haline getirir, özellikle hastalar biyolojik olmayan malzemeleri tercih ettiğinde veya bunlara ihtiyaç duyduğunda.
Sentetik greftler hastalık bulaşma risklerini neden ortadan kaldırır?
Sentetik greftler biyolojik olmayan ve insan yapımı olduklarından, hepatit, HIV veya prion ile ilişkili enfeksiyonlar gibi hastalıkların bulaşma riski yoktur. Bu durum, insan veya hayvansal kaynaklı malzemelerin güvenliği konusunda endişeli hastalar için özellikle çekicidir.
Ayrıca, sentetik greftler sterilizasyon ve kalite kontrol dahil olmak üzere sıkı düzenleyici standartlara göre üretilir, bu da steril ve güvenilir bir ürün sağlar. Sentetik doğaları ayrıca immünojenite ile ilgili sorunları önler ve komplikasyon riskini daha da azaltır. Hastalar ve klinisyenler için bu ek güvenlik katmanı, klinik sonuçları etkilemeden huzur sağlar.
Sentetik malzemeler tutarlı kaliteyi nasıl sağlar?
Sentetik kemik greftleri, standartlaştırılmış partikül boyutları, bileşim ve rezorpsiyon profilleri sağlamak için kontrollü laboratuvar ortamlarında üretilir.
Bu tutarlılık, klinisyenlerin bağışçılar arasında değişebilen biyolojik greftlerin aksine öngörülebilir kullanım ve performansa güvenebilmesini sağlar. Üretim aynı zamanda özelleştirmeye de imkan tanır; ürünler farklı gözeneklilikler, şekiller (granüller, macunlar, bloklar) veya büyüme faktörleri ile birleştirilerek spesifik klinik ihtiyaçlara uyarlanabilir.
Sterilizasyon, mekanik test ve parti doğrulama gibi kalite kontrol protokolleri, güvenlik ve etkinliği garanti eder. Bu tutarlılık, cerrahi planlamayı kolaylaştırır ve hem rutin hem de karmaşık diş vakalarında sonuç öngörülebilirliğini artırır.
Sentetik greftleri büyük defektler için uygun kılan nedir?
Sentetik greftler, büyük miktarlarda bulunabilirlikleri, özelleştirilebilir şekilleri ve kontrollü rezorpsiyon oranları nedeniyle büyük kemik defektleri için idealdir. Özellikle yavaş rezorbe olan ve zaman içinde boşluğu koruyan hidroksiapatit gibi malzemeler kullanıldığında mükemmel hacim stabilitesi sağlarlar.
Bazı sentetik greftler ayrıca kapsamlı rekonstrüksiyonlarda biyolojik performansı artırmak için otogreftler veya biyolojik malzemelerle karıştırılabilir.
Ayrıca, 3D baskılı greftler veya enjeksiyonlanabilir kompozitler gibi ileri formlar, defekt geometrisine hassas uyum sağlar. Bu, sentetik malzemeleri kret artırma, sinüs lifting ve peri-implant kemik rejenerasyonu gibi rekonstrüktif işlemler için pratik ve etkili bir seçenek haline getirir.
Kompozit kemik greftleri nasıl çalışır?
Kompozit kemik greftleri, her türün güçlü yönlerini maksimize etmek için tasarlanmış iki veya daha fazla greft malzemesinin kombinasyonudur. Tek bir greft malzemesi mükemmel olmadığından, bunların karıştırılması, klinisyenlerin biyolojik ve mekanik özellikleri hastanın ihtiyaçlarına göre özelleştirmesine olanak tanır. Bu greftler genellikle osteokondüktif iskeleleri (ksenogreftler veya sentetikler gibi) osteojenik veya osteoindüktif bileşenlerle (otogreftler veya büyüme faktörleri gibi) birleştirir. Sonuç, hızlı iyileşmeyi teşvik eden, daha iyi kemik hacmi koruyan ve özellikle büyük kret artırmaları, sinüs lifting veya peri-implant rejenerasyon gibi zorlu defektlerde sonuçları iyileştiren daha çok yönlü bir grefttir.
En etkili kemik grefti kombinasyonları nelerdir?
En başarılı kompozit greftlerden bazıları, biyolojik aktiviteyi yapısal destekle dengeleyerek otogreftleri allogreftler, ksenogreftler veya sentetik malzemelerle birleştirir. Popüler kombinasyonlar şunlardır:
- Otogreft + Allogreft: Büyük otogreft hacimleri gerektirmeden osteoindüksiyonu artırır ve iyileşmeyi destekler.
- Ksenogreft + Sentetik: Uzun vadeli boşluk koruması sağlar ve biyouyumluluğu artırır.
- Allogreft + β-TCP: Hızlı kemik dönüşümünü desteklerken kademeli rezorpsiyonu teşvik eder.
Bu kombinasyonlar, defekt boyutu, konumu, hasta sağlığı ve prosedür hedeflerine göre özelleştirilebilir. Anahtar, malzemelerin birbirinin biyolojik ve mekanik işlevlerini tamamlamasıdır.
Otogreft-allogreft karışımları iyileşmeyi nasıl artırır?
Osteojenik ve canlı kemik hücreleri içeren otogreftlerin, osteoindüktif ve osteokondüktif allogreftlerle karıştırılması, kemik rejenerasyonu için güçlü bir sinerji oluşturur. Otogreftler, canlı hücreler ve büyüme faktörleri sağlayarak iyileşme sürecini başlatır, allogreftler ise greft hacmini donor bölge morbiditesini artırmadan genişletir. Bu karışım, sinüs lifting veya kret artırmaları gibi otogreft miktarının sınırlı olduğu durumlarda özellikle faydalıdır. Allogreft bir iskele ve biyolojik uzatıcı görevi görürken, otogreft yeni kemik oluşumunu tetikler, iyileşmeyi hızlandırır ve entegrasyonun erken aşamalarında greft stabilitesini artırır.
Ksenogreft-sentetik kombinasyonlarının faydaları nelerdir?
Ksenogreftlerin (sığır veya domuz kemiği gibi) sentetik malzemelerle (β-TCP veya biyoaktif cam gibi) birleştirilmesi, klinisyenlerin ksenogreftlerin uzun vadeli stabilitesinden, sentetiklerin öngörülebilir rezorpsiyon ve biyolojik aktivitelerinden faydalanmasını sağlar. Ksenogreftler, zaman içinde hacmi koruyan mükemmel osteokondüktif iskele sağlar; biyoaktif cam gibi sentetikler ise kemik hücresi aktivitesini uyarabilir ve antibakteriyel faydalar sunabilir. Bu kombinasyon, kret korunumu ve implant bölgesi gelişimi gibi yavaş remodelleme gerektiren durumlarda özellikle faydalıdır. Hastalar, artırılmış güvenlik, iyi hacim koruması ve kısa vadeli iyileşmeyi ve uzun vadeli stabiliteyi destekleyen bir greften fayda görürler.
Üç malzemeli kompozit greftler ne zaman önerilir?
Üç malzemeli kompozit greftler, tek bir malzemenin tüm biyolojik ve yapısal gereksinimleri karşılayamadığı karmaşık veya büyük defektlerde önerilir. Yaygın bir örnek, otogreft + ksenogreft + sentetik kombinasyonudur, burada:
- Otogreft canlı kemik oluşturan hücreler sağlar,
- Ksenogreft boşluğu ve yapıyı korur, ve
- Sentetik kullanım kolaylığını artırır veya biyolojik aktivite ekler.
Bu kompozitler, sınırlı doğal kemiğe sahip kret rekonstrüksiyonları, sinüs lifting veya peri-implant defektleri için idealdir. Çok malzemeli yaklaşım, rezorpsiyon oranlarını, osteojenik potansiyeli ve mekanik desteği dengeler, zor veya yüksek riskli greft vakalarında iyileştirilmiş sonuçlar sağlar.
Kompozit greftler nasıl hazırlanır ve uygulanır?
Kompozit greftler genellikle steril aletler veya karıştırma kitleri kullanılarak klinikte karıştırılır. Malzemeler kuru granül olarak birleştirilebilir, serum fizyolojik veya kan ile hidrasyon yapılabilir veya platelet-rich fibrin (PRF) veya kemik iliği aspiratı gibi biyolojik malzemelerle karıştırılarak rejeneratif potansiyel artırılabilir. Karışım hazırlandıktan sonra, kompozit şekillendirilir veya defekt bölgesine doldurulur ve genellikle yönlendirilmiş kemik rejenerasyonu için bir membran ile kaplanır. Doğru hazırlık, optimal malzeme etkileşimi, kullanım özellikleri ve biyolojik performans sağlar, böylece daha iyi kemik dolumu, yapısal bütünlük ve diş implantolojisi ve ağız cerrahisinde uzun vadeli başarı elde edilir.
Farklı kompozit karışımlar için optimum oranlar nelerdir?
Kompozit greftlerde optimum oran, klinik hedeflere, defekt türüne ve malzeme davranışına bağlıdır. Yaygın yönergeler şunlardır:
- Otogreft: Allogreft 1:1 veya 1:2, osteojenik aktivite ile greft hacmini dengeler.
- Ksenogreft: Sentetik 3:1 veya 2:1, iskele gücünü korurken biyolojik aktiviteyi artırır.
- Üçlü kompozit (Otogreft: Ksenogreft: Sentetik) Karmaşık defektler için genellikle 1:1:1.
- Fazla sentetik malzeme rezorpsiyonu geciktirebilir; yapısal greftin az olması ise hacim korunmasını olumsuz etkileyebilir. Klinikler bu oranları greft boyutu, iyileşme beklentileri ve cerrahi hedeflere göre ayarlar. Karışımın ayarlanması, greftin hem erken rejenerasyonu desteklemesini hem de uzun vadeli hacim stabilitesini sağlamasını garanti eder.
Karıştırma tekniği greft performansını nasıl etkiler?
Kompozit greft performansı için uygun karıştırma tekniği çok önemlidir. Homojen karıştırma, malzemelerin eşit dağılımını sağlar ve zayıf noktalar veya düzensiz rezorpsiyon oluşumunu önler. Serum fizyolojik veya kan ile fazla karıştırmak büyüme faktörlerini seyreltirken, az karıştırmak hücre infiltrasyonunu engelleyen topaklar oluşturabilir. Bağlayıcı olarak otolog biyolojik materyallerin (PRF veya kemik iliği aspiratı gibi) kullanılması, greftin rejeneratif potansiyelini artırır ve kullanımını kolaylaştırır. Ayrıca, karışımın yerleştirilmeden hemen önce hazırlanması tazelik ve biyolojik aktiviteyi garanti eder. Amaç, çevredeki kemikle sorunsuz bir şekilde bütünleşen, iyi paketlenmiş ve uyumlu bir greft oluşturarak hem mekanik stabiliteyi hem de biyolojik iyileşmeyi optimize etmektir.
Mükemmel, işte her hasta için en iyi kemik grefti tipini belirleyen faktörlerle ilgili son blog bölümünüz, önceki girişlerinizle tutarlı, öz ve profesyonel bir tonla (~her alt başlık yaklaşık 100 kelime).
Hangi faktörler her hasta için en iyi kemik grefti tipini belirler?
İdeal kemik greftini seçmek, çok sayıda klinik ve hasta özel faktöre bağlıdır. Bunlar arasında kemik defektinin boyutu ve türü, hastanın tıbbi geçmişi, yaşı, alışkanlıkları ve planlanan diş restorasyonu türü bulunur. Bazı greftler küçük, sınırlı defektler için daha uygundur, diğerleri ise büyük hacimli veya yük taşıyan rekonstrüksiyonlar için gereklidir. Ayrıca, kemik yoğunluğu, iyileşme kapasitesi ve komplikasyon riski gibi biyolojik faktörler seçim üzerinde etkili olur. Greft tipini bu değişkenlere göre özelleştirerek, klinikler iyileşme verimliliğini artırır, başarısızlık riskini azaltır ve implant veya restorasyonun uzun vadeli başarısını destekler.
Defekt boyutu greft seçiminde nasıl etkili olur?
Defekt boyutu, greft seçimindeki en kritik faktörlerden biridir.
- Küçük defektler, örneğin tek diş çekimi sonrası oluşanlar, yalnızca osteokondüktif malzemeler (alloplastlar veya ksenogreftler) gerektirebilir.
- Orta defektler, allogreftler veya kompozitler gibi osteokondüktif ve osteoindüktif greftlerin kombinasyonundan fayda sağlar.
- Büyük defektler, yüksek yapısal stabiliteye sahip greftler gerektirir; örneğin otogreftler, üçlü kompozit greftler veya özel allopatlardır. Defekt ne kadar büyükse, hacim korunmasını, biyolojik aktiviteyi ve mekanik desteği dengeleyen malzemelerin seçimi o kadar önemlidir, böylece optimal rejenerasyon sağlanır.
Küçük çekim alanları için hangi malzemeler en iyi çalışır?
Küçük çekim alanları, özellikle estetik bölgelerde veya implant planlanan yerlerde, iyi alan koruması ve öngörülebilir rezorpsiyon sağlayan malzemeler idealdir. Ksenogreftler (örn. sığır kemiği) ve sentetik greftler (örn. β-TCP veya biyoaktif cam) yaygın olarak kullanılır; çünkü kolay erişilebilir, biyouyumlu ve bağışçı alan gerektirmezler. Bu malzemeler genellikle rehberli kemik rejenerasyonunu desteklemek için rezorbe olabilen bir membran ile kaplanır. Sağlıklı hastalarda bu greftler, alveolar kretin korunması için yeterli destek sağlar ve cerrahi süreyi ve postoperatif rahatsızlığı en aza indirir.
Büyük maksiller defektler için hangi yaklaşımlar önerilir?
Travma sonrası veya uzun süreli diş kaybı gibi maksilladaki büyük defektler, yüksek osteojenik ve yapısal kapasiteye sahip greftler gerektirir. Otogreftler (intraoral veya ekstraoral bölgelerden alınan) yaşayan hücreleri ve hızlı entegrasyonu nedeniyle altın standart olarak kabul edilir. Otogreft hacmi yetersiz olduğunda veya greft alma kontraendike olduğunda, otogreft + ksenogreft + sentetik gibi kompozit greftler önerilir. Bu greftler hem biyolojik uyarı hem de mekanik stabilite sağlar. Ayrıca, maksiller rekonstrüksiyon için greft hacmi, iskele gücü ve rezorpsiyon hızı seçilirken sinüs anatomisi ve kemik rezorpsiyon paterni dikkate alınmalıdır.
Dikey ve yatay defektler malzeme seçiminde nasıl etkili olur?
Dikey kemik defektleri, greftleme açısından daha zordur ve mükemmel hacim stabilitesi ve yavaş rezorpsiyona sahip malzemeler gerektirir; örneğin ksenogreftler, hidroksiapatit veya özel allopatlar. Bu malzemeler çöküntüyü önler ve dikey yükseklik korunmasını destekler. Öte yandan, yatay defektler daha hızlı rezorbe olan malzemeler (β-TCP, allogreftler veya kompozit karışımlar) ile başarıyla tedavi edilebilir. Her iki durumda da, greft genellikle hacmi korumak için sert bir membran veya sabitleme sistemi ile birlikte kullanılır. Defekt yönünü anlamak, kliniklerin optimal şekil restorasyonu ve implant desteği için malzeme seçimlerini uyarlamasını sağlar.
Hangi hasta faktörleri kemik grefti seçiminde etkilidir?
Her hasta, greft seçimini etkileyen benzersiz zorluklar sunar. Yaş, sistemik sağlık, ilaç kullanımı, sigara alışkanlıkları ve kemik kalitesi gibi faktörler iyileşme hızı, entegrasyon ve komplikasyon riskini etkiler. Tıbbi olarak riskli hastalarda, biyolojik değişkenliği düşük ve hastalık bulaşma riski olmayan sentetik greftler tercih edilebilir. Sağlıklı, genç bireylerde, otogreftler veya kompozit greftler iyileşmeyi hızlandırabilir. Bu değişkenlerin dikkatli değerlendirilmesi riski en aza indirir ve seçilen malzemenin kısa ve uzun vadeli tedavi hedeflerini desteklemesini sağlar.
Yaş kemik grefti iyileşmesini nasıl etkiler?
Genç hastalar genellikle daha hızlı iyileşir ve agresif yeniden şekillenme özelliklerine sahip otogreftler veya kompozit greftleri tolere edebilir. Kemikleri daha vasküler ve biyolojik olarak aktiftir; bu nedenle hızlı rezorbe olan greftler (β-TCP veya allogreft gibi) iyi bir seçimdir. Yaşlı hastalarda iyileşme yavaşlar ve kemik dönüşümü azalır. Onlar için hacmi korumak adına ksenogreftler veya yavaş rezorbe olan sentetikler tercih edilebilir. Ayrıca yaşlı hastalarda iyileşmeyi etkileyen sistemik durumlar olabilir; bu nedenle daha konservatif cerrahi yaklaşım ve öngörülebilir entegrasyon sağlayan greftler gerekebilir.
Hangi tıbbi durumlar bazı greft türlerini kontraendike eder?
Bazı tıbbi durumlar hangi greft türlerinin güvenli veya etkili olduğunu etkiler.
- Bağışıklığı baskılanmış hastalar veya bisfosfonat kullananlar, zayıf iyileşme veya enfeksiyon riski nedeniyle otogreftleri tolere edemeyebilir.
- Kontrolsüz diyabet ve otoimmün hastalıklar, greft entegrasyonunu geciktirebilir ve cerrahi travmayı minimize eden sentetik veya ksenogreft malzemelerini tercih ettirir.
- Kanama bozuklukları, otogen kemik alımını engelleyebilir.
- Geçmişte kemik kanseri veya radyasyon öyküsü olan hastalar, sınırlı rejenerasyon kapasitesine sahip olabilir ve biyoaktivitesi artırılmış, büyüme faktörleri veya hücresel bileşenler ile zenginleştirilmiş greftler gerektirebilir. Greft malzemesi seçmeden önce her zaman sistemik riskleri değerlendirin.
Sigara alışkanlıkları greft malzemesi seçiminde nasıl etkili olur?
Sigara, kan akışını azaltır, iyileşmeyi geciktirir ve greft başarısızlığı riskini artırır. Sigara içenlerde, otogreftler gibi konak damarlaşmasına dayalı greftler düşük performans gösterebilir. Bunun yerine klinikler genellikle daha yavaş rezorbe olan ve hacim stabilitesi sağlayan ksenogreftler veya sentetikler tercih eder; bu malzemeler kötü doku perfüzyonundan daha az etkilenir. PRF veya bariyer membranlarının kombinasyonu bazı riskleri azaltmaya yardımcı olabilir. İdeal olarak, hastalar operasyon öncesi ve sonrası sigarayı azaltmalı veya bırakmalıdır; ancak bu mümkün değilse, greft seçimi yüksek yapısal bütünlüğe ve düşük biyolojik talebe sahip malzemelerden yana olmalıdır.
Kemik yoğunluğu malzeme seçiminde ne rol oynar?
Kemik yoğunluğu, greftlerin entegrasyonunu ve diş implantlarını destekleme derecesini etkiler.
- Düşük yoğunluklu (Tip IV) kemikte, özellikle üst çenenin arka bölgesinde, alanı daha uzun süre korumak için xenogreftler veya HA gibi yavaş rezorbe olan greftler tercih edilir.
- Yüksek yoğunluklu kemikte, entegrasyonu hızlandırmak için β-TCP veya allogreft gibi daha hızlı rezorbe olan malzemeler kullanılabilir. Kemik yoğunluğu aynı zamanda implant stabilitesini de etkiler, bu nedenle öngörülebilir yeniden şekillenmeyi destekleyen greftlerin seçimi esastır. Kemik kalitesini değerlendirmek ve uygun rezorpsiyon profili ve yük taşıma kapasitesine sahip bir greft malzemesi seçmek için genellikle CBCT taraması kullanılır.
Planlanan nihai restorasyon greft seçimlerini nasıl etkiler?
Nihai diş restorasyonunun türü, ister tek implant, köprü, ister tam ark protez olsun, greft seçiminde büyük rol oynar. Daha fazla mekanik yük taşıyan veya yüksek estetik sonuç gerektiren restorasyonlar, daha güçlü hacim stabilitesine, daha hızlı entegrasyona veya daha uzun yeniden şekillenme desteğine sahip greftler gerektirir. Örneğin, tek implantlar hızlı yerleştirme için hızlı iyileşen greftler gerektirebilirken, tam ark rekonstrüksiyonları genellikle genişlik ve yüksekliği uzun süre koruyan greftler gerektirir. Greft malzemesi seçilirken implantın konumu, zamanı ve yük taşıma beklentileri dikkate alınmalıdır.
Tek implant bölgeleri için hangi malzemeler en uygundur?
Özellikle estetik bölgelerdeki tek implant bölgeleri için klinisyenler genellikle öngörülebilir rezorpsiyon ve kret koruma özelliklerine sahip allogreftleri, sentetik malzemeleri veya xenogreftleri seçer. Bu malzemeler, yumuşak doku konturlarını korur ve ikinci bir cerrahi alan gerektirmeden ideal implant yerleşimini destekler. Hemen yerleştirme planlanıyorsa, β-TCP gibi hızlı rezorbe olan malzemeler hızlı entegrasyonu destekleyebilir. Gecikmiş vakalarda, uzun vadeli hacim stabilitesi için xenogreftler tercih edilebilir. Amaç, implantın hem primer stabilitesi hem de uzun vadeli işlevi için yeterli kemiğin mevcut olmasını sağlamaktır.
Tam ark rekonstrüksiyonu için hangi hususlar geçerlidir?
Tam ark rekonstrüksiyonları kapsamlı planlama gerektirir ve genellikle önemli kemik hacmi restorasyonunu içerir. Oto greftler, xenogreftler ve sentetikleri birleştiren kompozit greftler, hem biyolojik hem de mekanik ihtiyaçları karşılamak için tipik olarak kullanılır. Bu greftler, birden fazla implantı desteklemeli, zaman içinde hacmi korumalı ve protez yüklerini taşıyabilmelidir. Bazı durumlarda blok greftler, sinüs lifting veya rehberli kemik rejenerasyonu teknikleri gerekebilir. Alanı korumak için yavaş rezorbe olan malzemeler, hızlı iyileşmeyi teşvik eden biyolojik veya oto greftlerle desteklenir. Yükleme zaman çizelgesi ve protez türü dahil restoratif plan, greft seçimini ve cerrahi stratejiyi büyük ölçüde etkiler.
Hemen yükleme ile gecikmeli yükleme greft seçimini nasıl etkiler?
Hemen implant yüklemesi planlanıyorsa, hızlı kemik oluşumunu teşvik eden ve güçlü primer stabilite sağlayan oto greftler veya hızlı rezorbe olan allogreftler tercih edilir. Bu malzemeler hızlı entegrasyonu destekler ve implant bölgesindeki mikromovements’i azaltır. Gecikmeli yükleme protokollerinde, implant tam iyileşmeden sonra yerleştirilirse, hacmi ve şekli korumak için xenogreftler veya HA gibi yavaş rezorbe olan greftler kullanılabilir. Yükleme zamanı, daha hızlı rejeneratif aktivite veya uzun vadeli yapısal destek ihtiyacını doğrudan etkilediğinden, greft planlamasında önemli bir faktördür.
Kemik grefti teknolojisindeki en son gelişmeler nelerdir?
Kemik grefti alanındaki son yenilikler, biyolojik aktivitenin artırılmasına, malzeme özelliklerinin iyileştirilmesine ve tedavinin kişiselleştirilmesine odaklanmaktadır. Gelişmeler, büyüme faktörleri, kök hücreler ve daha hızlı ve güvenilir kemik rejenerasyonunu aktif olarak destekleyen akıllı biyomalzemelerin entegrasyonunu içerir. Nanoyapılı yüzeylere sahip yeni sentetik malzemeler ve 3D baskı teknikleri, hastanın anatomisine özel şekillendirilmiş greftler sunar. Ayrıca, doku mühendisliği yaklaşımları hücreler ve iskeleleri birleştirerek canlı kemik ikameleri oluşturur. Bu ilerlemeler, iyileşme süresini azaltmayı, komplikasyonları en aza indirmeyi ve diş ve ortopedik cerrahide uzun vadeli implant başarısını artırmayı hedefler.
Büyüme faktörleri kemik grefti sonuçlarını nasıl iyileştirir?
Büyüme faktörleri, iyileşme için kritik olan hücresel süreçleri uyararak kemik grefti etkinliğini önemli ölçüde artırır. Hücre toplanmasını, proliferasyonu ve farklılaşmayı artırır, böylece yeni kemik oluşumu ve entegrasyonu hızlanır. Trombosit açısından zengin plazma (PRP), trombosit açısından zengin fibrin (PRF) ve kemik morfogenetik proteinler (BMPs) gibi büyüme faktörleri, artık greftleme prosedürlerinde yaygın olarak yardımcı olarak kullanılmaktadır. Bu faktörler vaskülarizasyonu artırır ve osteoblast aktivitesini uyarır, böylece daha hızlı rejenerasyon ve daha iyi greft stabilitesi sağlanır. Büyüme faktörlerinin greftlere dahil edilmesi, tedaviyi bireysel iyileşme ihtiyaçlarına göre uyarlayarak özellikle zor vakalarda veya iyileşme kapasitesi düşük hastalarda sonuçları iyileştirir.
Trombosit açısından zengin plazma (PRP) ne rol oynar?
Trombosit açısından zengin plazma (PRP), hastanın kendi kanından elde edilen ve PDGF ve TGF-β gibi büyüme faktörleri açısından zengin bir trombosit konsantrasyonudur. Kemik grefti alanlarına uygulandığında, PRP anjiyogenez, hücre proliferasyonu ve doku rejenerasyonunu teşvik eder. İyileşmeyi hızlandıran ve enfeksiyon ve şişlik gibi postoperatif komplikasyonları azaltan biyolojik bir uyarıcı görevi görür. PRP genellikle osteogenezi artırmak için kemik grefti malzemeleri ile birleştirilir ve bu, yavaş iyileşen veya zayıf kemiğe sahip hastalarda özellikle faydalıdır. Otolog kökeni, immün reaksiyonları azaltır ve diş grefti uygulamalarında güvenli ve etkili bir yardımcı olmasını sağlar.
Kemik morfogenetik proteinler (BMPs) iyileşmeyi nasıl artırır?
Kemik morfogenetik proteinler (BMPs), mezenkimal kök hücreleri doğrudan uyararak kemik oluşturan osteoblastlara farklılaşmasını sağlayan güçlü osteoindüktif sitokinlerdir. Özellikle BMP-2 ve BMP-7, büyük defektler veya riskli hastalar gibi zor klinik senaryolarda kemik rejenerasyonunu artırarak kemik grefti alanında devrim yaratmıştır. BMP’ler genellikle greft malzemelerine dahil edilir veya cerrahi sırasında lokal olarak uygulanır, böylece kemik hacmi ve kalitesi artırılır. BMP’ler iyileşme süresini kısaltır, greft entegrasyonunu iyileştirir ve oto greft alma ihtiyacını azaltabilir. Ancak maliyet ve potansiyel yan etkiler nedeniyle kullanımları dikkatle kontrol edilmelidir.
Trombosit açısından zengin fibrin (PRF) faydaları nelerdir?
Trombosit açısından zengin fibrin (PRF), trombositler ve lökositler açısından zengin bir fibrin matrisi oluşturan ikinci nesil bir trombosit konsantresidir ve büyüme faktörlerini zamanla yavaşça salar. PRF, hücresel göç, anjiyogenez ve kemik rejenerasyonunu uyararak yumuşak ve sert doku iyileşmesini artırır. PRP ile karşılaştırıldığında, PRF daha uzun süreli büyüme faktörü salımı sağlar ve hücrelerin tutunmasını destekleyen doğal bir iskele görevi görür. Hazırlama kolaylığı ve otolog doğası, diş cerrahisinde kemik grefti sonuçlarını iyileştirmek, iltihabı azaltmak ve doku yeniden şekillenmesini hızlandırmak için popüler olmasını sağlar, özellikle iyileşmesi zor olan hastalarda.
Hangi yeni sentetik malzemeler geliştiriliyor?
Yeni nesil sentetik greft malzemeleri, doğal kemiği daha iyi taklit etmek için nanoyapılı yüzeyler, biyolojik seramikler ve kompozit biyomalzemeler içerir. Yenilikler arasında nanohidroksiapatit, biyolojik cam kompozitleri ve mekanik dayanımı artırılmış ve rezorpsiyon oranları kontrol edilen kalsiyum fosfat çimentoları bulunur. Bu malzemeler hücresel yapışmayı ve farklılaşmayı artırarak osteokondüksiyon ve entegrasyonu geliştirir. Ayrıca, 3D baskılı iskeleler defekt şekline ve hasta anatomisine hassas uyarlama sağlar. Bazı sentetikler enfeksiyon riskini azaltmak ve iyileşmeyi teşvik etmek için antimikrobiyal ajanlar veya büyüme faktörü taşıyıcıları içerir; bu, çok işlevli, daha akıllı greft malzemelerine doğru bir geçişi temsil eder.
Nanoyapılı malzemeler kemik oluşumunu nasıl iyileştirir?
Nanoyapılı malzemeler, kemik dokusunun doğal ekstraselüler matriksine çok yakın olacak şekilde nanoskalada mühendislik yüzeylere sahiptir. Bu artan yüzey alanı ve özel topografi, osteoblastların tutunmasını, çoğalmasını ve farklılaşmasını geliştirir. Nanomalzemeler, nanohidroksiapatit gibi, protein adsorpsiyonunu ve sinyalizasyonu artırarak mineralleşmeyi ve kemik büyümesini hızlandırır. Artırılmış biyolojik aktiviteleri, daha hızlı ve öngörülebilir greft entegrasyonuna dönüşür. Ayrıca, bu malzemeler biyolojik veya ilaçlarla hedefe yönelik teslimat için birleştirilebilir, bu da nanoyapılı greftleri hem diş hem de ortopedik kemik rejenerasyonunda sonuçları iyileştirmek için güçlü bir araç yapar.
3D baskılı greftleri devrimsel yapan nedir?
3D baskılı kemik greftleri, defekt bölgesine mükemmel şekilde uyan hasta özel iskelelerin hassas üretimine olanak tanır, stabiliteyi artırır ve cerrahi süreyi azaltır. Dijital görüntüleme ve CAD teknolojisi kullanılarak, greftler hücre infiltrasyonu ve vaskülarizasyonu optimize edecek özel gözenek boyutları, şekilleri ve mekanik özelliklerle yazdırılabilir. Bu teknoloji ayrıca baskı sırasında biyolojikler veya büyüme faktörlerinin doğrudan iskeleye dahil edilmesini sağlar. 3D baskı, kişiselleştirilmiş, tekrarlanabilir ve karmaşık yapılar sunarak kemik greftleme alanında devrim yaratır; bu, özellikle düzensiz veya büyük defektlerde iyileşmeyi ve fonksiyonel sonuçları iyileştirir.
Akıllı biyomalzemeler iyileşme sürecine nasıl uyum sağlar?
Akıllı biyomalzemeler, pH değişiklikleri, enzimler veya mekanik stres gibi iyileşme sinyallerine yanıt olarak iyonlar, büyüme faktörleri veya ilaçlar salgılayarak biyolojik ortama dinamik olarak yanıt verir. Bu malzemeler, belirli iyileşme aşamalarında inflamasyonu düzenleyebilir, osteogenezi uyarabilir veya enfeksiyonu önleyebilir. Zaman içinde özelliklerini uyarlayarak, akıllı biyomalzemeler sorunsuz entegrasyonu teşvik eder ve greft reddi veya enfeksiyon gibi komplikasyonları azaltır. Bu yenilik, kişiselleştirilmiş, kontrollü kemik rejenerasyonuna doğru bir adımı temsil eder ve malzemelerin vücudun doğal onarım mekanizmalarıyla uyumlu çalışmasını sağlar.
Hangi doku mühendisliği yaklaşımları umut verici?
Doku mühendisliği, canlı kemik ikameleri oluşturmak için iskeleler, hücreler ve sinyal moleküllerini birleştirir. Teknikler, rejenerasyonu artırmak için greftleri kök hücreler veya osteoprogenitör hücrelerle tohumlamayı içerir. Biyoreaktörler ve 3D kültür sistemleri, implantasyondan önce hücre canlılığını ve fonksiyonunu artırır. Bu yaklaşımlar, biyolojik olarak aktif, karmaşık defektleri onarma ve yeniden şekillendirme yeteneğine sahip canlı dokular sağlayarak geleneksel greftlerin sınırlamalarını aşmayı hedefler. Erken klinik çalışmalar, kraniofasiyal ve diş uygulamalarında umut verici sonuçlar göstermekte ve mühendislik kemik greftlerinin gelecekte geleneksel malzemelerin yerini alabileceğine işaret etmektedir.
Kök hücreler greftlere nasıl dahil ediliyor?
Kök hücreler, özellikle kemik iliği veya yağ dokusundan elde edilen mezenkimal kök hücreler (MSCs), osteogenezi artırmak için greft iskelelerine entegre edilir. Bu hücreler osteoblastlara farklılaşır, büyüme faktörleri salgılar ve bağışıklık yanıtlarını düzenler, kemik rejenerasyonunu artırır. Kök hücre ekilmiş greftler, klinikte veya özel laboratuvarlarda hazırlanabilir ve implantasyon için hidrojeller veya seramikler gibi biyomalzemelerle birleştirilebilir. Bu yaklaşım, büyük veya riskli defektlerin tedavisinde, iyileşmeyi hızlandırmada ve greft öngörülebilirliğini artırmada potansiyel göstermektedir; ancak yaygın klinik kullanım için düzenleyici ve mali zorluklar devam etmektedir.
İskele teknolojileri hangi potansiyeli sunuyor?
Gelişmiş iskele teknolojileri, kemiğin karmaşık mimarisini ve mekanik özelliklerini taklit ederek yeni doku büyümesi için bir çerçeve sağlar. Yenilikler arasında biyobozunur polimerler, kompozit seramikler ve ayarlanabilir gözeneklilik ve dayanıklılığa sahip hidrojeller bulunur. İskeleler, kontrollü bir şekilde hücreler, büyüme faktörleri veya ilaçlar sağlayabilir ve aşamalı kemik rejenerasyonunu destekler. Doku organizasyonunu ve vaskülarizasyonu yönlendirme yetenekleri, büyük veya düzensiz defektlerin mühendisliğinde kritik hale getirir. Araştırmalar ilerledikçe, iskele teknolojisi daha etkili, özelleştirilebilir ve daha az invaziv greftleme çözümleri sunmayı vaat ederek hasta sonuçlarını iyileştirir ve iyileşme süresini azaltır.
Türkiye’de farklı kemik grefti türleri ne kadar başarılı?
Türkiye’de kemik grefti başarı oranları dünya standartlarıyla karşılaştırılabilir düzeydedir ve birçok klinik yüksek implant kalıcılığı ve hasta memnuniyeti bildirmektedir. Oto greftler genellikle doğal uyumlulukları nedeniyle en yüksek başarı oranına sahiptir, bunu allogreftler ve uygun şekilde işlenmiş xenogreftler takip eder. Sentetik greftler de, özellikle biyolojiklerle birleştirildiğinde, umut verici sonuçlar göstermektedir. Türk diş merkezleri, iyileşme ve entegrasyonu izlemek için gelişmiş görüntüleme ve takip protokolleri kullanır. Genel olarak, başarı oranları sıklıkla %90’ı aşar ve bu, ülkedeki yüksek bakım kalitesini ve uzmanlığı yansıtır.
Her greft türünden hastalar hangi başarı oranlarını bekleyebilir?
Türkiye’de, otogreftler osteojenik özellikleri nedeniyle %95 veya daha yüksek başarı oranı gösterir. Allogreftler genellikle %85-90 oranında başarı elde eder ve bu, titiz işlem ve sterilizasyondan kaynaklanır. Ksenogreftler özellikle büyüme faktörleri ile kombine edildiğinde yaklaşık %85 başarı oranı sağlar. Sentetik materyallerin başarı oranı değişkendir, ancak uygun vakalarda %80-90’a ulaşabilir. Klinikler, sonuçları optimize etmek için dikkatli hasta seçimi ve cerrahi teknik üzerinde durur. Bu rakamlar uluslararası verilerle uyumludur ve hastaların greft seçimine bakılmaksızın etkili tedavi almasını garanti eder.
Türk diş merkezleri greft sonuçlarını nasıl takip ediyor?
Türk diş klinikleri, kemik greft entegrasyonunu izlemek için 3D CBCT taramaları ve klinik değerlendirmeler dahil modern dijital teknolojiler kullanır. Düzenli takip randevuları, radyografiler ve klinik muayenelerle kemik yoğunluğu, hacmi ve implant stabilitesini değerlendirir. Birçok merkez, ayrıntılı hasta kayıtları tutar ve uzun vadeli başarı ve komplikasyonları takip etmek için kayıt sistemlerine katılır. Bu sistematik yaklaşım, klinisyenlerin tedavi planlarını kişiselleştirmesine ve protokolleri iyileştirmesine olanak tanır, ülke genelinde sürekli yüksek başarı oranlarına katkıda bulunur.
Türkiye’de yüksek başarı oranlarına katkıda bulunan faktörler nelerdir?
Türkiye’de yüksek başarı oranları, deneyimli cerrahlar, ileri teknoloji ve uluslararası protokollere uyum sayesinde elde edilir. Modern greft materyallerinin PRF gibi biyolojik ajanlarla kombinasyonu iyileşmeyi artırır. Hasta eğitimi, sıkı enfeksiyon kontrolü ve dikkatli vaka seçimi sonuçları daha da iyileştirir. Türk klinikleri genellikle multidisipliner ekipleri entegre eder ve teşhisten takip aşamasına kadar kapsamlı bakım sağlar. Kaliteli bakım ile uygun maliyetin dengesi, hastaları çeker ve optimal sonuçları teşvik eder.
Türkiye neden kemik grefti için tercih edilen bir destinasyon haline geliyor?
Türkiye, uzman diş profesyonelleri, uygun fiyatlar ve son teknoloji kombinasyonu sayesinde popülerlik kazanıyor. Birçok klinik, uluslararası akreditasyona sahip modern tesislerde kişiselleştirilmiş tedavi planları sunar. Ülkenin stratejik konumu ve turizm altyapısı, seyahati kolaylaştırır ve sağlık hizmetini konforlu bir ortamda iyileşme ile birleştirir. Ayrıca Türkiye’nin diş hekimliği eğitimi ve inovasyona verdiği güçlü önem, hastaların kemik grefti tekniklerindeki en son gelişmeleri almasını sağlar.
Türk diş profesyonelleri hangi uzmanlıkları sunuyor?
Türk diş cerrahları genellikle uluslararası eğitim alır ve otogreftlerden karmaşık sentetik ve kompozit materyallere kadar tüm kemik grefti tekniklerinde uzmandır. Birçoğu ağız cerrahisi, periodontoloji ve implantoloji alanlarında uzmanlığa sahiptir. Yüksek hasta hacmiyle elde ettikleri deneyim, cerrahi yeterlilik ve etkin tedavi sağlar. Sürekli mesleki gelişim, yeni teknolojiler ve protokoller konusunda bilgi sahibi olmalarını sağlar ve ileri düzey kemik rejenerasyonu çözümleri arayan hastalara fayda sağlar.
Türkiye’de maliyetler diğer ülkelere göre nasıl?
Türkiye, Batı Avrupa ve ABD’ye kıyasla kemik grefti ve dental implantlar için önemli ölçüde daha düşük fiyatlar sunar; genellikle %40-60 daha ucuzdur. Bu uygun fiyat, kaliteyi düşürmez, çünkü klinikler sıkı standartlara uyar ve güvenilir materyaller kullanır. Düşük işletme maliyetleri ve rekabetçi pazar, fiyatların erişilebilir olmasını sağlar ve uluslararası hastaları, sonuçlardan ödün vermeden değer arayanları çeker. Şeffaf fiyatlandırma ve paket tedaviler, hasta güveni ve memnuniyetini artırır.
Türk klinikleri hangi kalite standartlarını koruyor?
Birçok Türk diş kliniği, ISO sertifikası gibi uluslararası standartlara uyar ve AB tıbbi cihaz yönetmeliklerine uygundur. Tesisler, JCI gibi küresel akreditasyon programlarına katılır veya uluslararası diş hekimliği derneklerine üyedir. Sıkı sterilizasyon protokolleri, FDA veya CE onaylı materyallerin kullanımı ve kanıta dayalı klinik uygulamalar, hasta güvenliğini sağlar. Düzenli denetimler ve sürekli eğitim programları, yüksek bakım seviyelerini korur ve Türkiye’nin dental kemik grefti için güvenilir bir destinasyon olarak itibarını güçlendirir.
[sc_fs_multi_faq headline-0=”h3″ question-0=”Hangi kemik grefti türü en hızlı iyileşir?” answer-0=”Otogreftler (hastanın kendi kemiği) genellikle en hızlı iyileşir.” image-0=”” headline-1=”h3″ question-1=”Bağışçı kemiği kullanmanın herhangi bir riski var mı?” answer-1=”Evet, riskler arasında enfeksiyon ve bağışıklık tepkisi bulunur, ancak bunlar nadirdir.” image-1=”” headline-2=”h3″ question-2=”Türkiye’de her greft türü ne kadar maliyetlidir?” answer-2=”Maliyetler büyük ölçüde değişir; otogreftler genellikle cerrahi nedeniyle daha pahalıdır, allogreftler ve sentetik greftler ise genellikle daha ucuzdur.” image-2=”” headline-3=”h3″ question-3=”Kemik greftleri başarısız olabilir mi ve uyarı işaretleri nelerdir?” answer-3=”Evet, başarısızlık belirtileri arasında ağrı, şişlik, enfeksiyon ve greft hareketliliği bulunur.” image-3=”” headline-4=”h3″ question-4=”Greft ile implant yerleştirme arasında hastalar ne kadar beklemelidir?” answer-4=”Genellikle 3 ila 6 ay, greft türüne ve iyileşmeye bağlı olarak değişir.” image-4=”” headline-5=”h3″ question-5=”Farklı greft türleri için post-operatif bakım nedir?” answer-5=”Bakım, ağız hijyeni, bölgeye baskı yapmamak ve ilaç talimatlarına uymayı içerir.” image-5=”” headline-6=”h3″ question-6=”Kemik grefti sonrası herhangi bir diyet kısıtlaması var mı?” answer-6=”Evet, birkaç hafta boyunca yumuşak yiyecekler ve sıcak veya sert yiyeceklerden kaçınmak gerekir.” image-6=”” headline-7=”h3″ question-7=”Hastalar greftin düzgün iyileştiğini nasıl anlayabilir?” answer-7=”Ağrı ve şişlik yokluğu ve radyografiler ile diş hekiminin kontrolleri ile.” image-7=”” headline-8=”h3″ question-8=”Hastanın vücudu grefti reddederse ne olur?” answer-8=”Greft başarısız olabilir ve çıkarılması veya değiştirilmesi gerekebilir.” image-8=”” headline-9=”h3″ question-9=”Kemik greftleri sinüs lifting prosedürleri ile birleştirilebilir mi?” answer-9=”Evet, genellikle birlikte uygulanır.” image-9=”” headline-10=”h3″ question-10=”Farklı greft türleri dental implantların zaman çizelgesini nasıl etkiler?” answer-10=”Otogreftler genellikle süreyi kısaltır; sentetik/allogreftler daha uzun sürebilir.” image-10=”” headline-11=”h3″ question-11=”Farklı kemik greft türleri için yaş sınırlamaları nelerdir?” answer-11=”Genellikle yetişkinler için uygundur; çocuklarda büyüme plakları zamanlamayı etkileyebilir.” image-11=”” headline-12=”h3″ question-12=”İlaçlar kemik grefti iyileşmesini nasıl etkiler?” answer-12=”Bazı ilaçlar (örn. steroidler, bifosfonatlar) iyileşmeyi yavaşlatabilir.” image-12=”” headline-13=”h3″ question-13=”Kemik greftleri yalnızca lokal anestezi ile yapılabilir mi?” answer-13=”Evet, çoğunlukla lokal anestezi yeterlidir.” image-13=”” headline-14=”h3″ question-14=”Ek greft gerekebileceğinin işaretleri nelerdir?” answer-14=”Sürekli kemik kaybı, görüntülemede yetersiz kemik hacmi veya implant instabilitesi.” image-14=”” headline-15=”h3″ question-15=”Farklı greft türleri nihai estetik sonucu nasıl etkiler?” answer-15=”Otogreftler genellikle en iyi estetik ve fonksiyonel sonuçları verir.” image-15=”” headline-16=”h3″ question-16=”Hastalar tercih ettikleri kemik grefti türünü seçebilir mi?” answer-16=”Hastalar seçenekleri tartışabilir, ancak seçim klinik faktörlere bağlıdır.” image-16=”” headline-17=”h3″ question-17=”Kemik grefti sonrası hangi takip randevuları gereklidir?” answer-17=”İyileşmenin değerlendirilmesi için düzenli kontroller, genellikle birkaç haftadan birkaç aya kadar.” image-17=”” headline-18=”h3″ question-18=”Farklı iklimler kemik grefti iyileşmesini nasıl etkiler?” answer-18=”İklim doğrudan minimum etki yapar, ancak enfeksiyon riskini ve hasta konforunu etkileyebilir.” image-18=”” headline-19=”h3″ question-19=”Greft sonrası hangi acil durumlar hemen müdahale gerektirir?” answer-19=”Şiddetli ağrı, aşırı kanama, şişlik, ateş veya enfeksiyon belirtileri.” image-19=”” count=”20″ html=”true” css_class=””]