Subperiostale Implantate
- Startseite
- Behandlungen
- Subperiostale Implantate
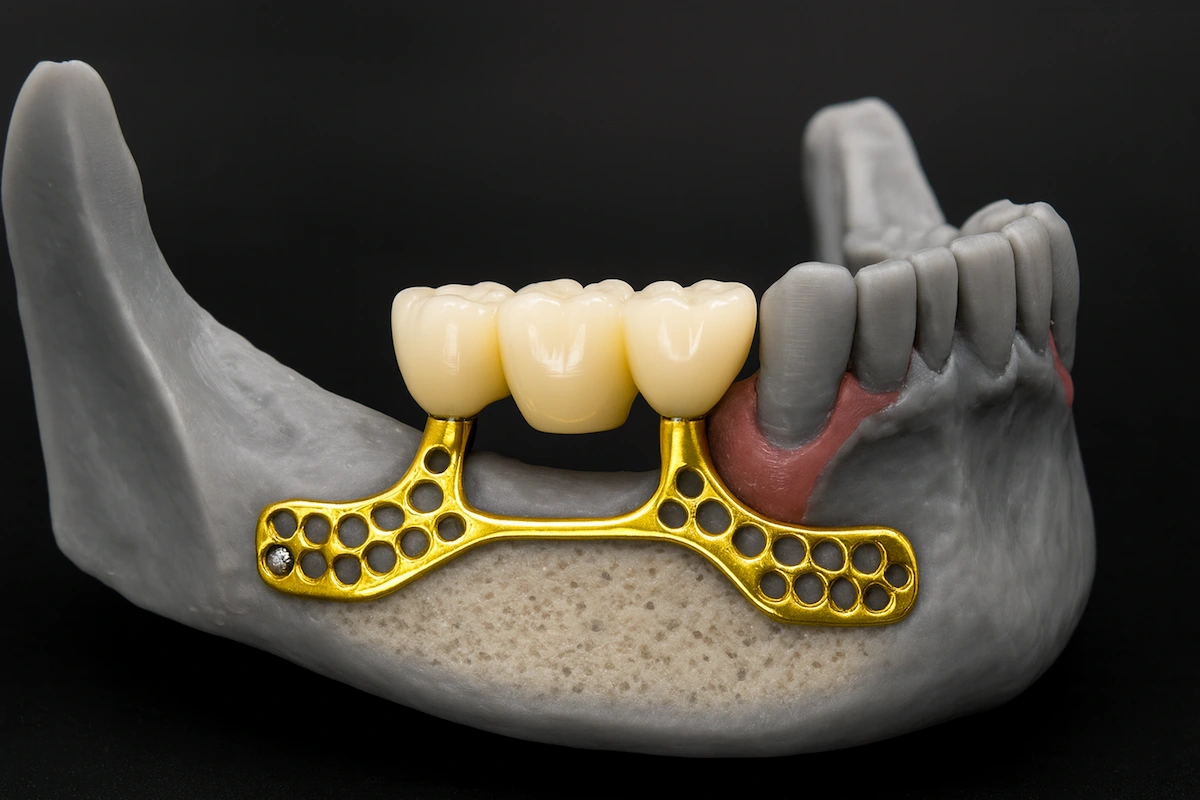
Ein subperiostales Implantat ist ein individuell angefertigtes Metallgerüst, das auf dem Kieferknochen und unter dem Zahnfleisch platziert wird, anstatt wie ein herkömmliches Implantat direkt im Knochen verankert zu werden. Es gilt als bewährte Alternative für Patienten mit starkem Knochenverlust, die für klassische enossale Implantate nicht geeignet sind. In der Vitrin Clinic werden subperiostale Implantate mithilfe präziser 3D-Bildgebung geplant, um eine exakte Passform und langfristige Stabilität zu gewährleisten.
Behandlungsablauf
Ein klarer Schritt-für-Schritt-Überblick darüber, wie die Behandlung geplant und durchgeführt wird – von der ersten Beratung bis zu den endgültigen Ergebnissen, mit Gewährleistung von Komfort, Sicherheit und vorhersehbaren Ergebnissen.
01
Erstuntersuchung & Bildgebung
Zu Beginn führen wir eine umfassende klinische Untersuchung sowie eine CBCT-Aufnahme durch, um Knochenvolumen, Knochendichte und Anatomie zu analysieren. Diese Diagnostik ist entscheidend, um festzustellen, ob ein subperiostales Implantat die passende Lösung für Ihren Fall ist.
02
Individuelle Gerüstkonstruktion
Anhand Ihrer 3D-Scandaten wird ein maßgeschneidertes Titan-Gerüst digital entworfen, das sich präzise an die Form Ihres Kieferknochens anpasst. Diese individuelle Passform sorgt für Stabilität, ohne dass eine Integration in den Knochen erforderlich ist.
03
Chirurgische Platzierung
Das Gerüst wird im Rahmen eines kleineren chirurgischen Eingriffs unter Vollnarkose eingesetzt. Das Implantat wird auf dem Kieferknochen positioniert und unter dem Zahnfleisch fixiert, wobei kleine Pfosten durch das Zahnfleisch ragen, um die endgültige Versorgung zu tragen.
04
Heilung & Integration
Das Zahnfleisch heilt innerhalb mehrerer Wochen um das Gerüst herum. Während dieser Phase können provisorische Versorgungen eingesetzt werden, um Funktion und Ästhetik während des Heilungsprozesses zu erhalten.
05
Endgültige Versorgung
Nach abgeschlossener Heilung werden die endgültigen prothetischen Zähne — ob Krone, Brücke oder komplette Kieferrestauration — auf den Implantatpfosten befestigt. Abschließende Anpassungen sorgen für Komfort, präzisen Biss und ein natürliches Erscheinungsbild.
Was ist ein subperiostales Implantat?
Ein subperiostales Implantat (SPI) ist ein individuell gefertigter Titanrahmen, der auf der Oberfläche des Alveolarknochens unter dem Periost — der faserigen Membran, die den Knochen bedeckt — und nicht innerhalb des Knochens positioniert wird. Im Gegensatz zu herkömmlichen enossalen Implantaten, die für die Osseointegration durch direkten Knochen-Implantat-Kontakt ein ausreichendes Knochenvolumen erfordern, liegt das subperiostale Implantat auf der vorhandenen kortikalen Knochenoberfläche auf und erreicht seinen Halt durch die Heilung des Periosts sowie die anatomische Konturierung des Rahmens entsprechend der Knochentopographie des Patienten.
Das Konzept des subperiostalen Implantats ist nicht neu — es wurde erstmals in den 1940er Jahren beschrieben —, jedoch hat die Modalität durch die digitale Technologie eine grundlegende klinische Renaissance erfahren. Moderne subperiostale Implantate werden vollständig aus den Kegelstrahl-Computertomographie-Daten (CBCT) des Patienten mithilfe von CAD-Software (Computer-Aided Design) entworfen und aus medizinischem Titanlegierung (Ti-6Al-4V) entweder durch additive Fertigung (direktes Metall-Lasersintern DMLS oder selektives Laserschmelzen SLM) oder subtraktives CAD/CAM-Fräsen hergestellt. Dieser digitale Workflow eliminiert die Ungenauigkeiten historischer abdruckbasierter Techniken und erzeugt einen Rahmen, der vor der Operation mit Mikrometergenauigkeit zur Knochen des Patienten passt.
97,8% Implantat-Überlebensrate | 3 Erforderliche Klinikbesuche | Nein Kein Knochenaufbau erforderlich | CBCT + CAD Digitaler Design-Workflow |
|---|---|---|---|
Klinische Indikationen: Wer ist ein geeigneter Kandidat?
Das subperiostale Implantat ist für eine spezifische und klar definierte Patientengruppe indiziert: Patienten mit schwerer Alveolarknoche-Atrophie, bei denen herkömmliche enossale Implantate ohne umfangreiche und risikoreiche Knochenaugmentationsverfahren nicht durchführbar sind. Die genaue Patientenauswahl auf der Grundlage einer gründlichen radiologischen und klinischen Beurteilung ist der primäre Erfolgsfaktor der Behandlung.
Schwere Alveolarkammatrophie
Eine ausgeprägte horizontale und vertikale Resorption des Alveolarkamms — klassifiziert nach Cawood und Howell als Klasse V oder VI — hinterlässt ein unzureichendes Knochenvolumen für Standarddurchmesser-Enossalimplantate. Residuale Knochenhöhen unter 5 bis 6 mm im posterioren Unterkiefer oder Oberkiefer, Messerkamm-Kämme und eine ausgedehnte Pneumatisation der Kieferhöhle im posterioren Oberkiefer sind die primären anatomischen Erscheinungsbilder. Das subperiostale Implantat löst dieses Problem, indem es die vorhandene kortikale Knochenoberfläche als Fundament nutzt, anstatt ein Knochenvolumen zu erfordern, das nicht vorhanden ist.
Ablehnung oder Kontraindikation gegenüber Knochenaufbau
Patienten, die umfangreiche Knochenaugmentationsverfahren — einschließlich Blockknochentransplantaten, Sinusbodenaugmentationen oder geführter Knochenregeneration mit langen Heilungszeiten — ablehnen, sind Kandidaten für die Behandlung mit subperiostalen Implantaten. Patienten, bei denen Knochenaugmentationen aufgrund von Antikoagulanzientherapie, Bisphosphonateinnahme, Osteoporose oder eingeschränkter Heilungsfähigkeit ein erhöhtes systemisches Risiko darstellen, können ebenfalls besser mit einem subperiostalen Ansatz versorgt werden, der die Notwendigkeit einer großvolumigen Augmentation und der damit verbundenen Morbidität vermeidet.
Nähe zu kritischen anatomischen Strukturen
In Fällen, in denen der Canalis mandibulae, das Foramen mentale oder der Kieferhöhlenboden eine sichere enossale Implantatplatzierung in ausreichenden Dimensionen ausschließen — selbst bei geringfügiger Augmentation —, kann ein subperiostaler Rahmen um diese Strukturen herum designed werden, anstatt eine Repositionsoperation zu erfordern. Das dreidimensionale CAD-Design ermöglicht es dem Ingenieur und dem Chirurgen, den Rahmen vor der Herstellung präzise relativ zur CBCT-identifizierten neurovaskulären Anatomie zu kartieren.
Vollständige oder weitgehende Zahnlosigkeit mit Atrophie
Ein vollbogiges subperiostales Gerüst, das eine festsitzende Prothese über den gesamten Zahnbogen trägt, ist die häufigste Behandlungskonfiguration. Es ersetzt den herkömmlichen All-on-4- oder All-on-6-Ansatz bei Patienten, bei denen das für diese Techniken erforderliche Knochenvolumen nicht vorhanden ist. Ein einziges subperiostales Gerüst kann eine vollständige festsitzende Zahnprothese mit nur vier Abutment-Austrittspunkten tragen und eliminiert in vielen Fällen die Notwendigkeit von Zygomatikimplantaten oder komplexen Sinusaugmentationen.
Atrophie des posterioren Segments — Partielle Rehabilitation
Bei teilzahnlosen Patienten mit Atrophie des posterioren Segments — insbesondere im posterioren Unterkiefer, wo die residuale Knochenhöhe über dem Nervus alveolaris inferior stark reduziert ist — kann ein partielles subperiostales Gerüst zwei bis vier fehlende Seitenzähne ersetzen, ohne die Sinuselevation oder Nervreposition, die eine enossale Implantatplatzierung erfordern würde. Eine begutachtete Fallserie der Policlinico Gemelli in Rom bestätigte vorhersehbare klinische Ergebnisse für individuelle subperiostale Gerüste im atrophischen posterioren Unterkiefer älterer Patienten über ein Jahr Follow-up.
Wann ein subperiostales Implantat nicht indiziert ist
Subperiostale Implantate sind nicht geeignet für Patienten mit aktiver oder unkontrollierter Parodontitis, unkontrolliertem Diabetes (HbA1c über 8%) oder aktiver oraler Infektion an der geplanten Operationsstelle. Aktives Rauchen erhöht das Risiko einer Weichgewebedehiszenz und partieller Rahmenexposition erheblich — der häufigsten in veröffentlichten Serien berichteten Komplikation, die im systematischen Review 2024 in 25,6% der Fälle auftrat. Wo herkömmliche enossale Implantate klinisch machbar sind, bleiben sie die evidenzbasierte erste Wahl. Die subperiostale Behandlung ist eine Präzisionslösung für ein definiertes klinisches Problem, keine universelle Alternative zur Standardimplantologie.
Gerüstdesign und Materialien
Die klinische Leistung eines subperiostalen Implantats wird durch die Passgenauigkeit zur darunter liegenden Kortikalis und die biologische Verträglichkeit seines Materials bestimmt. Beides ist das Ergebnis des digitalen Design-Workflows und muss im chirurgischen und prothetischen Planungsprozess vor der Herstellung explizit berücksichtigt werden.
Titannes Kortikalisgerüst
Der Körper des subperiostalen Implantats ist ein dreidimensionales Titangitter oder massives Gerüst, das so designed ist, dass es präzise den Konturen der residualen Kortikalis des Patienten entspricht, wie sie im CBCT-Scan erfasst wurden. Das Gerüst liegt auf der Knochenoberfläche auf und wird mit Titan-Minischrauben oder Fixierungsstiften an definierten kortikalen Verankerungspunkten gesichert, um Mikrobewegungen während der Heilungsphase zu verhindern. Das Periost heilt über dem Gerüst und integriert es in die Weichteilhülle, wobei die biologische Stabilisierung durch fibröse Anhaftung und nicht durch Osseointegration erreicht wird.
Medizinisches Titan Grade 4 (kommerziell rein) oder Ti-6Al-4V-Legierung wird für subperiostale Gerüste verwendet — dieselben Materialien, die jahrzehntelang in der Enossalimplantat-Forschung hinsichtlich Biokompatibilität, Korrosionsbeständigkeit und mechanischer Ermüdungsbeständigkeit validiert wurden. Eine randomisierte klinische Studie der Universität Kairo, die gefräste und 3D-gedruckte patientenspezifische subperiostale Gerüste bei atrophischen Unterkieferkamm verglichen hatte, stellte fest, dass beide Herstellungsverfahren vergleichbare Implantat-Überlebensraten und Platzierungsgenauigkeit beim Follow-up erzielten, mit Winkelabweichungen von weniger als 2° zwischen geplantem und tatsächlichem Gerüstposition.
Abutments und Emergenzprofil
Die prothetischen Abutments sind integrale Bestandteile des subperiostalen Gerüsts und werden gleichzeitig mit dem kortikalen Körper in der CAD-Software designed. Ihre Anzahl, Position, Angulation und Höhe werden durch den Prothesenplan bestimmt — der festlegt, wo die Prothese durch das Gingivagewebe austreten wird und wie die Okklusionskräfte während der Funktion über das Gerüst verteilt werden.
Die Abutment-Positionen sind so designed, dass sie eine Passivpassung für die Prothese, geeignete Emergenzprofilwinkel für den Hygienezugang und eine biomechanisch ausgewogene Lastverteilung über das Gerüst und den darunter liegenden Kortikalisknochen bieten. Vor der Herstellung des Gerüsts wird ein diagnostisches Wax-up oder eine digitale prothetische Vorschau erstellt, sodass das prothetische Ergebnis in der CAD-Umgebung bestätigt wird, bevor das Implantat hergestellt wird.
Kortikale Verankerungsschrauben
Nach der chirurgischen Platzierung des Gerüsts auf der kortikalen Knochenoberfläche werden Titan-Minischrauben durch vorher geplante Fixierungspunkte im Gerüst in den darunter liegenden Kortikalisknochen eingesetzt. Diese Schrauben immobilisieren das Gerüst während der initialen periostalen Heilungsphase und verhindern Mikrobewegungen, die die fibröse Integration stören würden. Die Anzahl und Position der Fixierungsschrauben werden im CAD-Plan basierend auf der verfügbaren Kortikalisdicke und der erwarteten Lastverteilung des Gerüsts während der Funktion bestimmt.
In einigen Protokollen werden die Fixierungsschrauben beim zweiten chirurgischen Besuch nach Bestätigung der periostalen Heilung entfernt. In anderen sind sie so designed, dass sie dauerhaft als zusätzliche Retentionselemente verbleiben. Das Protokoll wird basierend auf dem Gerüstdesign und dem individuellen Heilungsverlauf des Patienten ausgewählt.
CBCT → CAD → Herstellung → Chirurgie
Der moderne subperiostale Workflow ist vollständig digital — von der Bildgebung bis zum Implantat. CBCT-DICOM-Daten werden in CAD-Software (Exocad, 3Shape oder äquivalent) importiert, die kortikale Knochenoberfläche wird segmentiert, das Gerüst wird über der segmentierten Knochenoberfläche designed, Abutment-Positionen werden gegen das prothetische Wax-up bestätigt, und das bestätigte Design wird als STL-Datei für die Fertigung exportiert. Diese digitale Kette eliminiert die Maßungenauigkeiten, die der originalen abdruckbasierten subperiostalen Technik innewohnen, und ist der Hauptgrund für die verbesserten Überlebensraten, die in der zeitgenössischen Literatur im Vergleich zu historischen Serien berichtet werden.
Subperiostales Implantat im Vergleich zu alternativen Ansätzen bei atrophischen Kiefern
Für Patienten mit schwerer Alveolaratrophie gibt es mehrere Behandlungswege — jeweils mit unterschiedlichen Vorteilen, Risiken, Behandlungszeiträumen und biologischen Anforderungen.
Der folgende Vergleich wurde aus begutachteten systematischen Reviews und klinischen Ergebnisstudien zusammengestellt.
Kriterium | Subperiostales Implantat | Knochenaufbau + Enossalimplantat | Zygomatische Implantate | Implantat-getragene Deckprothese |
|---|---|---|---|---|
Erforderliches Knochenvolumen | Keines — liegt auf der vorhandenen Kortikalisoberfläche auf | Zunächst ist eine erhebliche Augmentation erforderlich | Keines im Alveolarknochen — Jochbein wird verwendet | Minimal — 2–4 kurze oder schmale Implantate |
Knochenaufbau erforderlich | Nein — eliminiert die Augmentationsphase vollständig | Ja — Block, partikulär oder Sinuslift | Nein — zygomatische Verankerung umgeht den Alveolarknochen | Manchmal — Miniimplantate können machbar sein |
Gesamte Behandlungsdauer | 3–6 Monate — 3 Klinikbesuche | 12–24 Monate — Transplantathheilung + Implantat-Osseointegration | 4–6 Monate — kein Aufbau, aber komplexe Chirurgie | 4–8 Monate — Implantat-Osseointegration erforderlich |
Chirurgische Komplexität | Moderat — mukoperiostaler Lappen + Gerüstplatzierung | Hoch — Augmentation + gestufte Implantatchirurgie | Höchste — zygomatische Knocheneinbindung, nur für Spezialisten | Geringer — minimale Implantate, oft lappenlos |
Festsitzende Prothese möglich | Ja — vollständiger festsitzender Bogen auf Gerüst | Ja — nach Bestätigung der Osseointegration | Ja — sofortige oder verzögerte Festbelastung | Nein — Deckprothese ist herausnehmbar |
Primärer Retentionsmechanismus | Periostale Heilung + kortikale Verankerungsschrauben — keine Osseointegration | Vollständige Osseointegration — direkter Knochen-Implantat-Kontakt | Osseointegration im zygomatischen Kortikalisknochen | Osseointegration der Trägerimplantate |
Hauptklinisches Risiko | Partielle Gerüstexposition (25,6% im systematischen Review) — behandelbar | Transplantatversagen, Infektion, Implantatverlust im augmentierten Bereich | Sinusitis, oroantrale Kommunikation, Spezialistenabhängigkeit | Periimplantäre Erkrankung, Deckprothesenwarung |
Patientenmorbidität | Geringer als Aufbau + Implantat — einzelne chirurgische Phase | Hoch — zwei oder mehr chirurgische Phasen, Donorstellenmorbidität | Moderat — einzelne Operation, aber hochkomplexe Anatomie | Niedrig — minimaler chirurgischer Eingriff |
Zusammengestellt aus: Universität des Baskenlandes (UPV/EHU) — Systematischer Review additiv gefertigter subperiostaler Implantate, PMC10844163, 2024 · NIH/PMC — Klinische Leistung subperiostaler Implantate bei der Vollbogenrehabilitation: Systematischer Review und Metaanalyse, PMC12191889, 2025 · PMC11122366 — Langfristige klinische Ergebnisse 3D-gedruckter subperiostaler Titanimplantate: Eine 6-Jahres-Nachbeobachtung.
Warum der klinische Ansatz entscheidend ist
Der klinische Erfolg eines subperiostalen Implantats wird fast vollständig durch die Präzision des präoperativen digitalen Workflows bestimmt. Im Gegensatz zu enossalen Implantaten — bei denen die Implantatposition während der Operation im Knochen angepasst werden kann — wird ein subperiostales Gerüst mit einer festen Geometrie gefertigt, bevor der Patient den Operationssaal betritt. Wenn die CBCT-Auflösung unzureichend ist, die digitale Segmentierung der Knochenoberfläche ungenau ist oder das CAD-Design das geplante prothetische Ergebnis nicht korrekt berücksichtigt, wird das Gerüst nicht passiv aufliegen — und eine nicht passive Passung ist die primäre intraoperative Komplikation, die eine Gerüstmodifikation oder im schlimmsten Fall einen neuen Herstellungszyklus erfordert.
Die am häufigsten berichtete postoperative Komplikation in der subperiostalen Implantatliteratur ist die partielle Gerüstexposition durch das darüber liegende Weichgewebe — die in 25,6% der Implantate im systematischen Review der Universität des Baskenlandes 2024 auftrat. Diese Komplikation ist stark assoziiert mit unzureichendem Weichgewebeverschluss bei der Operation, dünnem gingivalen Biotyp, Rauchen und unzureichendem Abstand zwischen dem Gerüst und der mukagingivalen Grenze. Sie ist durch sorgfältiges Lappendesign, passiven Verschluss und präoperative Beurteilung der Weichgewebehülle weitgehend vermeidbar. In der Vitrin Clinic ist die Weichgewebebeurteilung ein obligatorischer Bestandteil des präoperativen Planungsprotokolls — keine intraoperative Überlegung.
Der digitale Design-Workflow hat die subperiostale Implantologie grundlegend verändert. Eine randomisierte klinische Studie der Universität Kairo aus dem Jahr 2024, die CAD/CAM-gefräste und 3D-gedruckte subperiostale Gerüste verglich, ergab Winkelabweichungen von weniger als 2° zwischen der geplanten und der erreichten Gerüstposition in beiden Gruppen, was bestätigt, dass die moderne digitale Fertigung unabhängig von der Herstellungsmethode eine klinisch akzeptable Positionsgenauigkeit erzielt. Diese Präzision ist der Hauptgrund dafür, dass die zeitgenössischen Überlebensraten (97,8%) deutlich höher sind als die für abdruckbasierte historische Techniken berichteten.
Was die Forschung zeigt
97,8% | 25,6% | <2° |
|---|---|---|
Implantat-Überlebensrate additiv gefertigter CAD/CAM-subperiostaler Implantate bei einem gewichteten mittleren Follow-up von 21,4 Monaten über 227 Implantate bei 227 Patienten — bestätigt die klinische Tragfähigkeit des modernen digitalen subperiostalen Ansatzes für die Rehabilitation bei schwer atrophischen Kiefern. | Rate partieller Gerüstexpositionen durch das darüber liegende Weichgewebe — die häufigste im systematischen Review 2024 berichtete Komplikation, die bei 58 von 227 Implantaten auftrat. Partielle Exposition ist in den meisten Fällen behandelbar, unterstreicht jedoch die klinische Bedeutung sorgfältigen Lappendesigns, passiven Verschlusses und präoperativer Weichgewebebeurteilung. | Winkelabweichung zwischen geplantem und erreichtem subperiostalem Gerüstposition in einer randomisierten klinischen Studie, die CAD/CAM-gefräste und 3D-gedruckte Titangerüste verglich — bestätigt, dass die moderne digitale Fertigung unabhängig von der Herstellungsmethode eine klinisch akzeptable Positionsgenauigkeit erzielt. |
Universität des Baskenlandes (UPV/EHU) Systematischer Review additiv gefertigter SPI, PMC10844163, 2024 · PROSPERO CRD42023424211 | Universität des Baskenlandes (UPV/EHU) PMC10844163 · Anitua E, Eguia A et al., Int J Implant Dent, 2024 | Universität Kairo — RCT gefräster vs. 3D-gedruckter patientenspezifischer subperiostaler Implantate, PMC11979865, 2025 |
Vitrin Clinic Standard
Drei Klinikbesuche — definiertes klinisches Ziel bei jedem
Erster Besuch: CBCT, Scanning und Bestätigung des Gerüstdesigns. Zweiter Besuch: chirurgische Platzierung und provisorische Versorgung. Dritter Besuch: definitive prothetische Versorgung. Jeder Besuch hat ein festes klinisches Ziel — kein Besuch ist ein Fülltermin.
Prothetisches Ergebnis vor der Herstellung bestätigt
Das Gerüst wird erst hergestellt, wenn der Patient das digitale Design und das geplante prothetische Ergebnis in der CAD-Umgebung überprüft und genehmigt hat. Kein Titan wird gedruckt, bis das Design klinisch bestätigt ist.
Passive Passung vor der Fixierung überprüft
Das Gerüst wird eingesetzt und die passive Passung an allen Kontaktpunkten bestätigt, bevor Fixierungsschrauben platziert werden. Ein Gerüst, das nicht passiv aufliegt, wird nicht fixiert — es wird zur Anpassung oder Neufertigung gemäß klinischer Anforderung zurückgegeben.
Weichgewebe-Komplikationsrisiko präoperativ bewertet und kommuniziert
Das Risiko einer partiellen Gerüstexposition — die häufigste Komplikation in der veröffentlichten Literatur — wird präoperativ basierend auf Ihrem Gewebsbiotyp, der Breite des keratinisierten Gewebes und dem Raucherstatus bewertet. Sie werden über Ihr individuelles Risikoprofil informiert, bevor eine Verpflichtung zur chirurgischen Behandlung eingegangen wird.
Klinische Evidenz & Referenzen
Universität des Baskenlandes (UPV/EHU) & UIRMI, Spanien
Klinische Leistung additiv gefertigter subperiostaler Implantate: Ein systematischer Review
International Journal of Implant Dentistry · Februar 2024Anitua E, Eguia A, Staudigl C, Alkhraisat MH · DOI: 10.1186/s40729-024-00521-6 · PMC10844163 · PROSPERO CRD42023424211 · 227 Implantate, 227 Patienten
Schlüsselergebnis: 97,8% Implantat-Überlebensrate bei einem gewichteten mittleren Follow-up von 21,4 Monaten über 227 CAD/CAM-subperiostale Implantate. Partielle Gerüstexposition trat bei 25,6% der Implantate auf — die primäre Komplikation, die im klinischen Management Aufmerksamkeit erfordert. Moderne additiv gefertigte SPIs zeigen zufriedenstellende Überlebens- und Komplikationsraten für Patienten mit schwerer Alveolaratrophie.
Universität Kairo, Zahnmedizinische Fakultät, Ägypten
Klinische und radiologische Bewertung gefrästeter versus 3D-gedruckter patientenspezifischer subperiostaler Implantate für atrophische Unterkieferkämme: Eine randomisierte klinische Studie
NIH/PMC · 2025PMC11979865 · 20 Patienten mit stark atrophischen zahnlosen Unterkieferkämmen · Titan Grade 4 · Mesiodistale und bukkolinguale Winkelabweichung als primäre Endpunkte
Schlüsselergebnis: Sowohl CAD/CAM-gefräste als auch 3D-gedruckte patientenspezifische subperiostale Gerüste erzielten vergleichbare Implantat-Überlebensraten und Platzierungsgenauigkeit, mit Winkelabweichungen von weniger als 2° zwischen geplantem und erreichtem Gerüstposition in beiden Gruppen — was bestätigt, dass die moderne digitale Fertigung unabhängig von der Herstellungsmethode eine klinisch akzeptable Positionsgenauigkeit erreicht.
Policlinico Gemelli, Rom, Italien
Individuell angefertigte 3D-gedruckte subperiostale Implantate für die festsitzende prothetische Versorgung des atrophischen posterioren Unterkiefers älterer Patienten
Clinical Oral Implants Research · 2019PMC6950914 · 10 Patienten, Durchschnittsalter 69,6 · CBCT + DMLS-Titan · 1-Jahres-Follow-up · Posteriore Unterkiefer-Teiladentie
Schlüsselergebnis: Individuell angefertigte DMLS-Titan-subperiostale Implantate, die aus CBCT- und intraoralen Scandaten designed wurden, erzielten vorhersehbare klinische Ergebnisse bei älteren Patienten mit atrophischen posterioren Unterkiefern über ein Jahr und boten eine festsitzende prothetische Lösung ohne Repositionierung des Nervus alveolaris inferior oder Knochenaufbau.
Universität Teheran für Medizinische Wissenschaften, Iran
Additiv individuell angefertigte 3D-gedruckte subperiostale Implantate für die Rehabilitation des schwer atrophischen Oberkiefers
Clinical Case Reports · November 2023Arshad M, Khoramshahi N, Shirani G · DOI: 10.1002/ccr3.8135 · PMC10628114 · 3-Jahres-Follow-up · Titanlegierungsgerüst mit Polymer-Provisorium
Schlüsselergebnis: Subperiostale Implantate könnten in Zukunft eine Erstlinienbehandlung für Patienten mit kompromittierten Alveolarkämmen darstellen. Eine ordnungsgemäße CBCT-basierte präoperative Bildgebung und digitales Design sind erforderlich, um den Behandlungserfolg sicherzustellen. Das Implantat und die Abutments wurden in Titanlegierung 3D-gedruckt, wobei gleichzeitig eine Polymer-Übergangsprothese für die sofortige Lieferung beim chirurgischen Termin gefertigt wurde.
Häufig gestellte Fragen
Antworten auf häufige Fragen zur Behandlung, einschließlich Eignung, Verfahrensdetails, Nachsorge und Langzeitpflege – damit Sie sich vor dem nächsten Schritt informiert und sicher fühlen.