Implants Sous-Périostés
- Accueil
- Traitements
- Implants Sous-Périostés
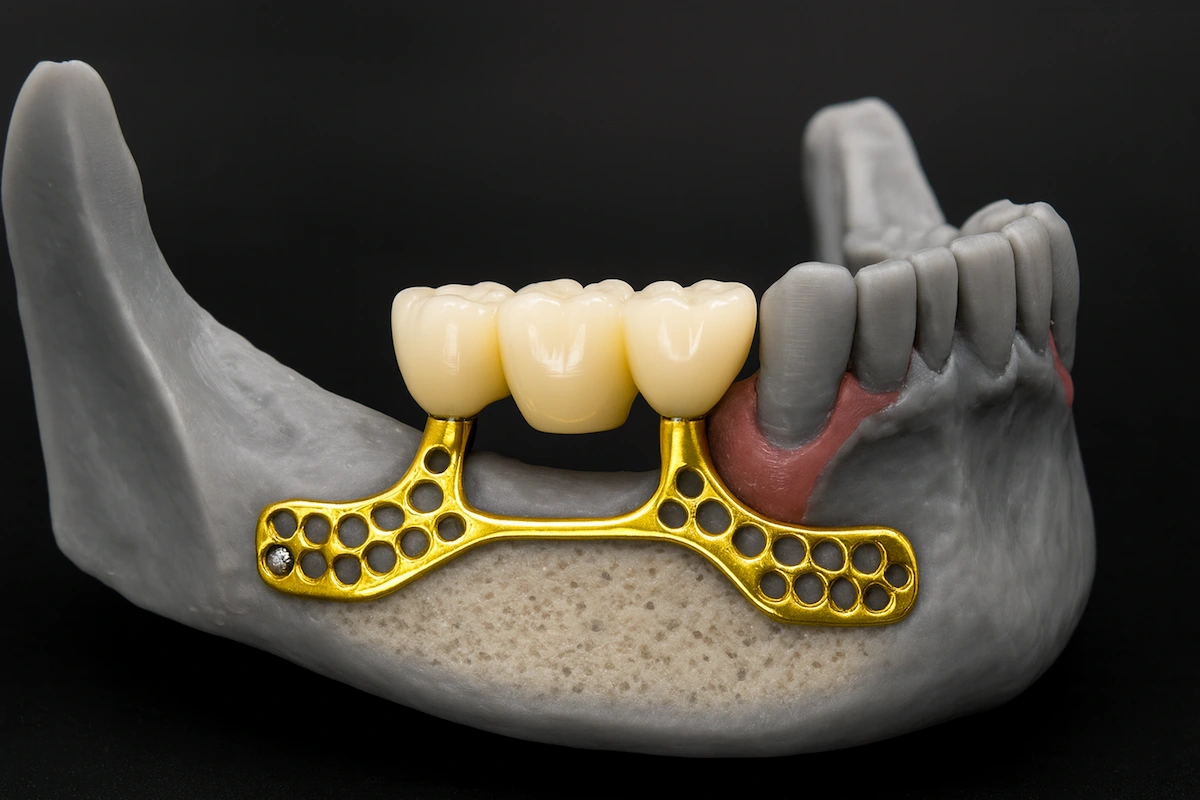
Un implant sous-périosté est une structure métallique conçue sur mesure, placée au-dessus de l’os de la mâchoire et sous la gencive, au lieu d’être insérée dans l’os comme un implant conventionnel. Il représente une alternative reconnue pour les patients souffrant d’une perte osseuse avancée et ne pouvant pas bénéficier d’implants endo-osseux classiques. Chez Vitrin Clinic, les implants sous-périostés sont planifiés à l’aide d’une imagerie 3D de haute précision afin de garantir un ajustement parfait et une stabilité durable.
Processus de traitement
Un aperçu clair étape par étape de la façon dont le traitement est planifié et réalisé, de la consultation initiale aux résultats finaux, garantissant confort, sécurité et résultats prévisibles.
01
Évaluation Initiale & Imagerie
Nous commençons par un examen clinique complet ainsi qu’un scanner CBCT afin d’évaluer le volume osseux, la densité et l’anatomie de votre mâchoire. Cette étape est essentielle pour déterminer si un implant sous-périosté est la solution adaptée à votre situation.
02
Conception Personnalisée de la Structure
À partir des données de votre scan 3D, une structure en titane sur mesure est conçue numériquement pour épouser parfaitement la forme de votre mâchoire. Cet ajustement personnalisé assure la stabilité de l’implant sans nécessiter d’intégration osseuse.
03
Mise en Place Chirurgicale
La structure est installée lors d’une intervention chirurgicale mineure réalisée sous anesthésie générale. L’implant est positionné au-dessus de l’os de la mâchoire et fixé sous la gencive, avec des piliers dépassant de la gencive afin de soutenir la future restauration.
04
Cicatrisation & Intégration
Les tissus gingivaux cicatrisent autour de la structure pendant plusieurs semaines. Durant cette phase, des restaurations temporaires peuvent être mises en place afin de préserver la fonction et l’esthétique pendant la guérison.
05
Restauration Finale
Une fois la cicatrisation confirmée, les dents prothétiques définitives — couronne, bridge ou restauration complète de l’arcade — sont fixées aux piliers de l’implant. Les derniers ajustements sont réalisés afin d’assurer le confort, une occlusion précise et un aspect naturel.
Qu'est-ce qu'un implant sous-périosté ?
Un implant sous-périosté (ISP) est un cadre en titane fabriqué sur mesure, positionné sur la surface de l'os alvéolaire, sous le périoste — la membrane fibreuse recouvrant l'os — et non à l'intérieur de celui-ci. Contrairement aux implants enosseux conventionnels, qui nécessitent un volume osseux suffisant pour l'ostéo-intégration par contact direct os-implant, l'implant sous-périosté repose sur la surface osseuse corticale existante et obtient sa rétention grâce à la cicatrisation du périoste et au contourage anatomique du cadre selon la topographie osseuse du patient.
Le concept de l'implant sous-périosté n'est pas nouveau — il a été décrit pour la première fois dans les années 1940 —, mais cette modalité a connu une véritable renaissance clinique grâce aux technologies numériques. Les implants sous-périostés contemporains sont entièrement conçus à partir des données de tomographie volumique à faisceau conique (CBCT) du patient à l'aide d'un logiciel de conception assistée par ordinateur (CAO), et fabriqués en alliage de titane médical (Ti-6Al-4V) par fabrication additive (frittage direct de métal par laser DMLS, ou fusion sélective par laser SLM) ou par fraisage soustractif CAO/FAO. Ce flux de travail numérique élimine les imprécisions des techniques historiques basées sur les empreintes et produit un cadre qui s'adapte à l'os du patient avec une précision micrométrique avant la chirurgie.
97,8% Taux de survie des implants | 3 Visites en clinique requises | Non Aucune greffe osseuse requise | CBCT + CAO Flux de travail de conception numérique |
|---|---|---|---|
Indications cliniques : qui est candidat ?
L'implant sous-périosté est indiqué pour une population de patients spécifique et bien définie : ceux présentant une atrophie osseuse alvéolaire sévère pour lesquels les implants enosseux conventionnels ne sont pas réalisables sans des procédures d'augmentation osseuse étendues et à haut risque. Une sélection précise des patients basée sur une évaluation radiologique et clinique approfondie est le principal déterminant du succès du traitement.
Atrophie sévère de la crête alvéolaire
Une résorption horizontale et verticale sévère de la crête alvéolaire — classifiée selon Cawood et Howell en classe V ou VI — laisse un volume osseux insuffisant pour les implants enosseux de diamètre standard. Une hauteur osseuse résiduelle inférieure à 5 à 6 mm dans le secteur postérieur mandibulaire ou maxillaire, des crêtes en lame de couteau et une pneumatisation étendue du sinus maxillaire dans le secteur postérieur du maxillaire constituent les présentations anatomiques primaires. L'implant sous-périosté résout ce problème en utilisant la surface osseuse corticale existante comme fondation, sans nécessiter un volume osseux qui n'est pas présent.
Refus ou contre-indication à la greffe osseuse
Les patients qui refusent les procédures d'augmentation osseuse étendues — incluant les greffes en bloc, les élévations sinusiennes ou la régénération osseuse guidée avec de longues périodes de cicatrisation — sont candidats au traitement par implant sous-périosté. Les patients pour lesquels l'augmentation osseuse présente un risque systémique élevé en raison d'un traitement anticoagulant, d'une utilisation de bisphosphonates, d'une ostéoporose ou d'une capacité de cicatrisation compromise peuvent également être mieux pris en charge avec une approche sous-périostée qui évite la nécessité d'un greffage à grand volume et la morbidité associée.
Proximité de structures anatomiques critiques
Dans les cas où le canal du nerf alvéolaire inférieur, le foramen mentonnier ou le plancher du sinus maxillaire exclut une mise en place sûre d'implants enosseux aux dimensions adéquates — même avec une augmentation mineure —, un cadre sous-périosté peut être conçu autour de ces structures sans nécessiter de chirurgie de repositionnement. La conception CAO tridimensionnelle permet à l'ingénieur et au chirurgien de cartographier précisément le cadre par rapport à l'anatomie neurovasculaire identifiée par CBCT avant la fabrication.
Édentement complet ou étendu avec atrophie
Un cadre sous-périosté en arcade complète soutenant une prothèse fixe sur l'ensemble de l'arcade dentaire est la configuration de traitement la plus courante. Il remplace l'approche conventionnelle All-on-4 ou All-on-6 pour les patients chez qui le volume osseux requis pour ces techniques n'est pas disponible. Un seul cadre sous-périosté peut soutenir une prothèse dentaire fixe complète avec aussi peu que quatre points d'émergence des piliers, éliminant la nécessité d'implants zygomatiques ou d'augmentation sinusienne complexe dans de nombreuses présentations.
Atrophie du segment postérieur — Réhabilitation partielle
Chez les patients partiellement édentés présentant une atrophie du segment postérieur — particulièrement dans le secteur mandibulaire postérieur où la hauteur osseuse résiduelle au-dessus du nerf alvéolaire inférieur est sévèrement réduite —, un cadre sous-périosté partiel peut remplacer deux à quatre dents postérieures manquantes sans l'élévation sinusienne ou le repositionnement du nerf que nécessiterait la mise en place d'implants enosseux. Une série de cas évaluée par des pairs de la Policlinico Gemelli à Rome a confirmé des résultats cliniques prévisibles pour les cadres sous-périostés personnalisés dans la mandibule postérieure atrophique de patients âgés sur un an de suivi.
Quand un implant sous-périosté n'est pas indiqué
Les implants sous-périostés ne conviennent pas aux patients présentant une maladie parodontale active ou non contrôlée, un diabète non contrôlé (HbA1c supérieur à 8%), ou une infection buccale active au niveau du site chirurgical prévu. Le tabagisme actif augmente considérablement le risque de déhiscence des tissus mous et d'exposition partielle du cadre — la complication la plus fréquente rapportée dans les séries publiées, survenant dans 25,6% des cas dans la revue systématique de 2024. Lorsque les implants enosseux conventionnels sont cliniquement réalisables, ils restent le premier choix fondé sur les preuves. Le traitement sous-périosté est une solution de précision pour un problème clinique défini, et non une alternative universelle à l'implantologie standard.
Conception du cadre et matériaux
La performance clinique d'un implant sous-périosté est déterminée par la précision de son adaptation à l'os cortical sous-jacent et la compatibilité biologique de son matériau. Les deux sont le produit du flux de travail de conception numérique et doivent tous deux être abordés explicitement dans le processus de planification chirurgicale et prothétique avant la fabrication.
Cadre cortical en titane
Le corps de l'implant sous-périosté est un treillis en titane tridimensionnel ou un cadre solide conçu pour se conformer précisément aux contours de l'os cortical résiduel du patient tels que capturés dans le scanner CBCT. Le cadre repose sur la surface osseuse et est fixé par des mini-vis en titane ou des broches de fixation à des points d'ancrage cortical définis pour éviter les micro-mouvements pendant la phase de cicatrisation. Le périoste cicatrise par-dessus le cadre, l'incorporant dans l'enveloppe des tissus mous et atteignant la stabilisation biologique par attachement fibreux plutôt que par ostéo-intégration.
Le titane médical Grade 4 (commercialement pur) ou l'alliage Ti-6Al-4V est utilisé pour les cadres sous-périostés — les mêmes matériaux validés depuis des décennies de recherche sur les implants enosseux pour la biocompatibilité, la résistance à la corrosion et la résistance à la fatigue mécanique. Un essai clinique randomisé de l'Université du Caire comparant des cadres sous-périostés spécifiques au patient fraisés et imprimés en 3D dans des crêtes mandibulaires atrophiques a révélé que les deux méthodes de fabrication produisaient une survie comparable des implants et une précision de placement au suivi, avec des déviations angulaires inférieures à 2° entre la position planifiée et réelle du cadre.
Piliers et profil d'émergence
Les piliers prothétiques sont des composants intégraux du cadre sous-périosté, conçus simultanément avec le corps cortical dans le logiciel CAO. Leur nombre, position, angulation et hauteur sont déterminés par le plan prothétique — établissant où la prothèse émergera à travers le tissu gingival et comment les forces occlusales seront distribuées sur le cadre lors de la fonction.
Les positions des piliers sont conçues pour fournir un ajustement passif pour la prothèse, des angles de profil d'émergence appropriés pour l'accès à l'hygiène, et une distribution de charge biomécaniquement équilibrée sur le cadre et l'os cortical sous-jacent. Une cire diagnostique ou un aperçu prothétique numérique est produit avant la fabrication du cadre, de sorte que le résultat prothétique est confirmé dans l'environnement CAO avant la fabrication de l'implant.
Vis d'ancrage cortical
Après la mise en place chirurgicale du cadre sur la surface osseuse corticale, des mini-vis en titane sont insérées à travers des points de fixation pré-planifiés dans le cadre dans l'os cortical sous-jacent. Ces vis immobilisent le cadre pendant la phase initiale de cicatrisation périostée, empêchant les micro-mouvements qui perturberaient l'intégration fibreuse. Le nombre et la position des vis de fixation sont déterminés dans le plan CAO en fonction de l'épaisseur corticale disponible et de la distribution de charge anticipée du cadre lors de la fonction.
Dans certains protocoles, les vis de fixation sont ensuite retirées lors de la deuxième visite chirurgicale une fois la cicatrisation périostée confirmée. Dans d'autres, elles sont conçues pour rester en permanence comme éléments de rétention supplémentaires. Le protocole est sélectionné en fonction de la conception du cadre et de la trajectoire de cicatrisation individuelle du patient.
CBCT → CAO → Fabrication → Chirurgie
Le flux de travail sous-périosté moderne est entièrement numérique, de l'imagerie à l'implant. Les données DICOM du CBCT sont importées dans un logiciel CAO (Exocad, 3Shape ou équivalent), la surface osseuse corticale est segmentée, le cadre est conçu sur la surface osseuse segmentée, les positions des piliers sont confirmées par rapport à la cire prothétique, et la conception confirmée est exportée en tant que fichier STL pour la fabrication. Cette chaîne numérique élimine les inexactitudes dimensionnelles inhérentes à la technique sous-périostée originale basée sur les empreintes et est la principale raison de l'amélioration des taux de survie rapportés dans la littérature contemporaine par rapport aux séries historiques.
Implant sous-périosté versus approches alternatives pour les mâchoires atrophiques
Pour les patients présentant une atrophie alvéolaire sévère, plusieurs voies de traitement existent — chacune avec des avantages, des risques, des délais de traitement et des exigences biologiques distincts.
La comparaison suivante est compilée à partir de revues systématiques évaluées par des pairs et d'études de résultats cliniques.
Critère | Implant sous-périosté | Greffe osseuse + implant enosseux | Implants zygomatiques | Prothèse supra-implantaire amovible |
|---|---|---|---|---|
Volume osseux requis | Aucun — repose sur la surface corticale existante | Une augmentation substantielle est d'abord requise | Aucun dans l'alvéole — os zygomatique utilisé | Minimal — 2 à 4 implants courts ou étroits |
Greffe osseuse requise | Non — élimine entièrement la phase de greffe | Oui — bloc, particulaire ou élévation sinusienne | Non — l'ancrage zygomatique contourne l'alvéole | Parfois — les mini-implants peuvent être réalisables |
Délai total de traitement | 3 à 6 mois — 3 visites en clinique | 12 à 24 mois — cicatrisation de la greffe + ostéo-intégration | 4 à 6 mois — pas de greffe, mais chirurgie complexe | 4 à 8 mois — ostéo-intégration des implants requise |
Complexité chirurgicale | Modérée — lambeau muco-périosté + mise en place du cadre | Élevée — augmentation + chirurgie implantaire étagée | La plus élevée — engagement de l'os zygomatique, spécialistes uniquement | Faible — implants minimaux, souvent sans lambeau |
Prothèse fixe possible | Oui — arcade fixe complète soutenue par le cadre | Oui — une fois l'ostéo-intégration confirmée | Oui — mise en charge fixe immédiate ou différée | Non — la prothèse supra-implantaire est amovible |
Mécanisme de rétention primaire | Cicatrisation périostée + vis d'ancrage cortical — pas d'ostéo-intégration | Ostéo-intégration complète — contact direct os-implant | Ostéo-intégration dans l'os cortical zygomatique | Ostéo-intégration des implants de support |
Risque clinique principal | Exposition partielle du cadre (25,6% dans la revue systématique) — gérable | Échec de greffe, infection, perte d'implant sur site greffé | Sinusite, communication oro-antrale, dépendance au spécialiste | Maladie péri-implantaire, entretien de la prothèse amovible |
Morbidité du patient | Inférieure à greffe + implant — phase chirurgicale unique | Élevée — deux phases chirurgicales ou plus, morbidité du site donneur | Modérée — chirurgie unique mais anatomie très complexe | Faible — intervention chirurgicale mineure |
Compilé à partir de : Université du Pays basque (UPV/EHU) — Revue systématique des implants sous-périostés fabriqués par addition, PMC10844163, 2024 · NIH/PMC — Performance clinique des implants sous-périostés en réhabilitation en arcade complète : revue systématique et méta-analyse, PMC12191889, 2025 · PMC11122366 — Résultats cliniques à long terme des implants sous-périostés en titane imprimés en 3D : un suivi de 6 ans.
Pourquoi l'approche clinique est importante
Le succès clinique d'un implant sous-périosté est presque entièrement déterminé par la précision du flux de travail numérique préopératoire. Contrairement aux implants enosseux — où la position de l'implant peut être ajustée dans l'os lors de la chirurgie —, un cadre sous-périosté est fabriqué selon une géométrie fixe avant que le patient n'entre dans la salle d'opération. Si la résolution du scanner CBCT est insuffisante, si la segmentation numérique de la surface osseuse est inexacte, ou si la conception CAO ne tient pas correctement compte du résultat prothétique prévu, le cadre ne s'adaptera pas passivement — et une adaptation non passive est la principale complication peropératoire nécessitant une modification du cadre ou, dans les cas graves, un nouveau cycle de fabrication.
La complication postopératoire la plus constamment rapportée dans la littérature sur les implants sous-périostés est l'exposition partielle du cadre à travers les tissus mous sus-jacents — survenant dans 25,6% des implants dans la revue systématique 2024 de l'Université du Pays basque. Cette complication est fortement associée à une fermeture insuffisante des tissus mous lors de la chirurgie, à un biotype gingival fin, au tabagisme et à un espace insuffisant entre le cadre et la jonction muco-gingivale. Elle est largement évitable grâce à une conception soigneuse du lambeau, une fermeture passive et une évaluation préopératoire de l'enveloppe des tissus mous. À la Vitrin Clinic, l'évaluation des tissus mous est un composant obligatoire du protocole de planification préopératoire — et non une considération peropératoire.
Le flux de travail de conception numérique a fondamentalement transformé l'implantologie sous-périostée. Un essai clinique randomisé 2024 de l'Université du Caire comparant des cadres sous-périostés fraisés CAO/FAO et imprimés en 3D a trouvé des déviations angulaires inférieures à 2° entre la position planifiée et la position atteinte du cadre dans les deux groupes, confirmant que la fabrication numérique moderne atteint une précision de positionnement cliniquement acceptable quelle que soit la méthode de fabrication. Cette précision est la principale raison pour laquelle les taux de survie contemporains (97,8%) sont nettement supérieurs à ceux rapportés pour les techniques historiques basées sur les empreintes.
Ce que la recherche montre
97,8% | 25,6% | <2° |
|---|---|---|
Taux de survie des implants sous-périostés CAO/FAO fabriqués par addition à un suivi moyen pondéré de 21,4 mois sur 227 implants chez 227 patients — confirmant la viabilité clinique de l'approche sous-périostée numérique moderne pour la réhabilitation des mâchoires sévèrement atrophiques. | Taux d'exposition partielle du cadre à travers les tissus mous sus-jacents — la complication la plus fréquemment rapportée dans la revue systématique 2024, survenant chez 58 des 227 implants. L'exposition partielle est gérable dans la plupart des cas, mais souligne l'importance clinique d'une conception soigneuse du lambeau, d'une fermeture passive et d'une évaluation préopératoire des tissus mous. | Déviation angulaire entre la position planifiée et atteinte du cadre sous-périosté dans un essai clinique randomisé comparant des cadres en titane fraisés CAO/FAO et imprimés en 3D — confirmant que la fabrication numérique moderne atteint une précision de positionnement cliniquement acceptable quelle que soit la méthode de fabrication. |
Université du Pays basque (UPV/EHU) — Revue systématique des ISP fabriqués par addition, PMC10844163, 2024 · PROSPERO CRD42023424211 | Université du Pays basque (UPV/EHU) PMC10844163 · Anitua E, Eguia A et al., Int J Implant Dent, 2024 | Université du Caire — ECR implants sous-périostés spécifiques au patient fraisés vs. imprimés en 3D, PMC11979865, 2025 |
Standard Vitrin Clinic
Trois visites en clinique — objectif clinique défini à chacune
Première visite : CBCT, scan et confirmation de la conception du cadre. Deuxième visite : mise en place chirurgicale et restauration provisoire. Troisième visite : restauration prothétique définitive. Chaque visite a un objectif clinique fixe — aucune visite n'est un rendez-vous de remplissage.
Résultat prothétique confirmé avant la fabrication
Le cadre n'est pas fabriqué tant que le patient n'a pas examiné et approuvé la conception numérique et le résultat prothétique prévu dans l'environnement CAO. Aucun titane n'est imprimé avant que la conception ne soit cliniquement confirmée.
Ajustement passif vérifié avant la fixation
Le cadre est mis en place et l'ajustement passif est confirmé à tous les points de contact avant la mise en place des vis de fixation. Un cadre qui ne s'adapte pas passivement n'est pas fixé — il est retourné pour ajustement ou refabrication selon les exigences cliniques.
Risque de complication des tissus mous évalué et communiqué avant la chirurgie
Le risque d'exposition partielle du cadre — la complication la plus courante dans la littérature publiée — est évalué en préopératoire en fonction de votre biotype tissulaire, de la largeur du tissu kératinisé et du statut tabagique. Vous êtes informé de votre profil de risque spécifique avant tout engagement dans le traitement chirurgical.
Preuves cliniques & Références
Université du Pays basque (UPV/EHU) & UIRMI, Espagne
Performance clinique des implants sous-périostés fabriqués par addition : une revue systématique
International Journal of Implant Dentistry · Février 2024Anitua E, Eguia A, Staudigl C, Alkhraisat MH · DOI: 10.1186/s40729-024-00521-6 · PMC10844163 · PROSPERO CRD42023424211 · 227 implants, 227 patients
Résultat clé : Taux de survie des implants de 97,8% à un suivi moyen pondéré de 21,4 mois sur 227 implants sous-périostés CAO/FAO. L'exposition partielle du cadre est survenue dans 25,6% des implants — la complication primaire nécessitant une attention dans la gestion clinique. Les ISP modernes fabriqués par addition démontrent des taux de survie et de complications satisfaisants pour les patients présentant une atrophie alvéolaire sévère.
Université du Caire, Faculté de médecine dentaire, Égypte
Évaluation clinique et radiographique des implants sous-périostés spécifiques au patient fraisés versus imprimés en 3D pour les crêtes mandibulaires atrophiques : un essai clinique randomisé
NIH/PMC · 2025PMC11979865 · 20 patients présentant des crêtes mandibulaires édentées sévèrement atrophiques · Titane Grade 4 · Déviations angulaires mésio-distales et bucco-linguales comme critères de jugement principaux
Résultat clé : Les deux cadres sous-périostés spécifiques au patient — fraisés CAO/FAO et imprimés en 3D — ont atteint une survie comparable des implants et une précision de placement, avec des déviations angulaires inférieures à 2° entre la position planifiée et atteinte du cadre dans les deux groupes — confirmant que la fabrication numérique moderne atteint une précision de positionnement cliniquement acceptable quelle que soit la méthode de fabrication.
Policlinico Gemelli, Rome, Italie
Implants sous-périostés en titane imprimés en 3D sur mesure pour la restauration prothétique fixe de la mandibule postérieure atrophique de patients âgés
Clinical Oral Implants Research · 2019PMC6950914 · 10 patients, âge moyen 69,6 ans · CBCT + titane DMLS · Suivi d'1 an · Édentement partiel postérieur mandibulaire
Résultat clé : Les implants sous-périostés en titane DMLS personnalisés conçus à partir de données CBCT et de scan intra-oral ont obtenu des résultats cliniques prévisibles chez des patients âgés présentant des mandibules postérieures atrophiques sur un an, fournissant une solution prothétique fixe sans repositionnement du nerf alvéolaire inférieur ni greffe osseuse.
Université des sciences médicales de Téhéran, Iran
Implants sous-périostés personnalisés imprimés en 3D par addition pour la réhabilitation du maxillaire sévèrement atrophique
Clinical Case Reports · Novembre 2023Arshad M, Khoramshahi N, Shirani G · DOI: 10.1002/ccr3.8135 · PMC10628114 · Suivi de 3 ans · Cadre en alliage de titane avec prothèse provisoire en polymère
Résultat clé : Les implants sous-périostés pourraient représenter un futur traitement de première intention pour les patients présentant des crêtes alvéolaires compromises. Une imagerie préopératoire appropriée basée sur le CBCT et une conception numérique sont nécessaires pour assurer le succès du traitement. L'implant et les piliers sont imprimés en 3D en alliage de titane, avec une prothèse provisoire en polymère fabriquée simultanément pour une livraison immédiate lors du rendez-vous chirurgical.
Questions fréquemment posées
Réponses aux questions courantes sur le traitement, notamment l'adéquation, les détails de la procédure, la récupération et les soins à long terme — pour vous aider à vous sentir informé et confiant avant d'aller de l'avant.