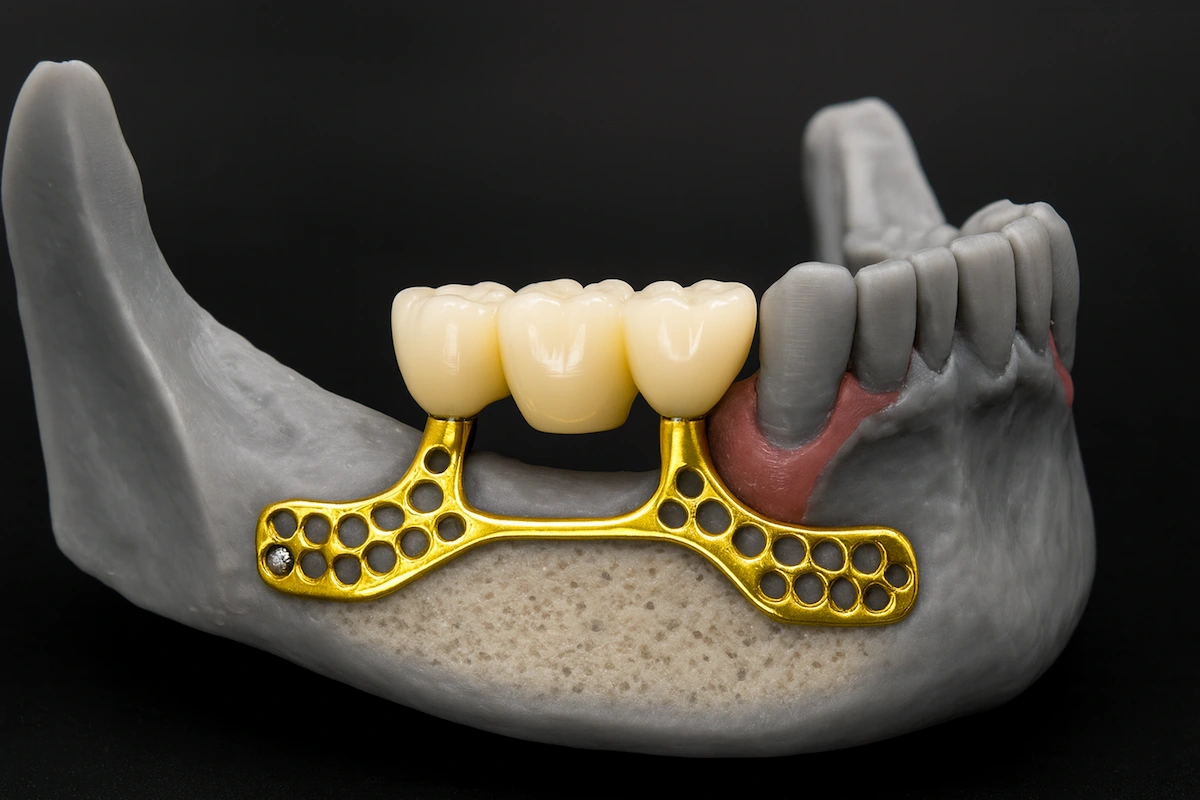
Субпериостальный имплант представляет собой индивидуально изготовленный металлический каркас, который устанавливается поверх челюстной кости под десной, а не внутрь кости, как традиционный имплант. Это эффективная альтернатива для пациентов с выраженной потерей костной ткани, которым не подходят стандартные внутрикостные импланты. В Vitrin Clinic субпериостальные импланты планируются с использованием высокоточного 3D-сканирования для обеспечения идеальной посадки и долговременной стабильности результата.
Процесс лечения
Чёткое пошаговое описание того, как планируется и проводится лечение — от первичной консультации до окончательных результатов, с обеспечением комфорта, безопасности и предсказуемости.
01
Первичная консультация и диагностика
Лечение начинается с комплексного осмотра и КЛКТ-сканирования для оценки объёма, плотности и анатомии костной ткани. Это исследование помогает определить, подходит ли вам субпериостальный имплант.
02
Индивидуальное проектирование каркаса
На основе данных 3D-сканирования создаётся индивидуальный титановый каркас, точно повторяющий форму вашей челюсти. Именно такая точная посадка обеспечивает стабильность импланта без необходимости интеграции в кость.
03
Хирургическая установка
Каркас устанавливается во время малой хирургической процедуры под общей анестезией. Имплант размещается поверх челюстной кости под десной, а специальные опоры выводятся через десну для фиксации будущей ортопедической конструкции
04
Период заживления и адаптации
Десневая ткань заживает вокруг каркаса в течение нескольких недель. На этом этапе могут быть установлены временные конструкции для сохранения эстетики и функции во время заживления
05
Финальная реставрация
После полного заживления на опоры импланта фиксируются постоянные ортопедические конструкции — коронки, мосты или полная реставрация челюсти. Выполняются финальные корректировки для обеспечения комфорта, правильного прикуса и естественного внешнего вида.
Что такое субпериостальный имплант?
Субпериостальный имплант (СПИ) — это изготовленный на заказ титановый каркас, который размещается на поверхности альвеолярной кости, под надкостницей — фиброзной мембраной, покрывающей кость, — а не внутри неё. В отличие от обычных эндооссальных имплантов, требующих достаточного объёма кости для остеоинтеграции посредством прямого контакта кости с имплантом, субпериостальный имплант опирается на существующую поверхность кортикальной кости и достигает фиксации за счёт заживления надкостницы и анатомического контурирования каркаса по топографии кости пациента.
Концепция субпериостального импланта не нова — она была впервые описана в 1940-х годах, — однако эта методика претерпела фундаментальное клиническое возрождение благодаря цифровым технологиям. Современные субпериостальные импланты полностью проектируются на основе данных конусно-лучевой компьютерной томографии (КЛКТ) пациента с использованием программного обеспечения для автоматизированного проектирования (CAD) и изготавливаются из медицинского титанового сплава (Ti-6Al-4V) методом аддитивного производства (прямое лазерное спекание металла DMLS или селективное лазерное плавление SLM) либо субтрактивного фрезерования CAD/CAM. Этот цифровой рабочий процесс устраняет неточности исторических методик на основе оттисков и позволяет создать каркас, совпадающий с костью пациента с точностью до микрона ещё до операции.
97.8% Выживаемость имплантов | 3 Необходимых визита в клинику | Нет Костная пластика не требуется | КЛКТ + CAD Цифровой рабочий процесс проектирования |
|---|---|---|---|
Клинические показания: кто является кандидатом?
Субпериостальный имплант показан определённой и чётко очерченной группе пациентов: тем, у кого имеется тяжёлая атрофия альвеолярной кости и для кого установка обычных эндооссальных имплантов невозможна без обширных и высокорисковых процедур костной аугментации. Точный отбор пациентов на основе тщательной рентгенологической и клинической оценки является главным фактором успеха лечения.
Тяжёлая атрофия альвеолярного гребня
Выраженная горизонтальная и вертикальная резорбция альвеолярного гребня, классифицируемая по Кавуду и Хауэллу как класс V или VI, оставляет недостаточный объём кости для стандартных эндооссальных имплантов. Остаточная высота кости менее 5–6 мм в области заднего отдела нижней или верхней челюсти, гребни в форме «лезвия ножа» и обширная пневматизация верхнечелюстной пазухи в заднем отделе верхней челюсти являются основными анатомическими проявлениями. Субпериостальный имплант решает эту проблему, используя имеющуюся поверхность кортикальной кости в качестве основы, не требуя объёма кости, которого нет.
Отказ от костной пластики или наличие противопоказаний к ней
Пациенты, отказывающиеся от обширных процедур костной аугментации — включая блоковые трансплантаты, синус-лифт или направленную регенерацию кости с длительными периодами заживления, — являются кандидатами на лечение с применением субпериостального импланта. Пациенты, у которых костная аугментация сопряжена с повышенным системным риском вследствие антикоагулянтной терапии, приёма бисфосфонатов, остеопороза или нарушения репаративных способностей, также могут лучше поддаваться лечению с использованием субпериостального подхода, исключающего необходимость в обширной пластике и связанной с ней заболеваемости.
Близость к критически важным анатомическим структурам
В случаях, когда канал нижнего альвеолярного нерва, подбородочное отверстие или дно верхнечелюстной пазухи исключают безопасную установку эндооссального импланта необходимых размеров даже при незначительной аугментации, субпериостальный каркас может быть спроектирован вокруг этих структур без необходимости операции по их репозиции. Трёхмерное CAD-проектирование позволяет инженеру и хирургу точно нанести каркас на карту относительно нейроваскулярной анатомии, идентифицированной по КЛКТ, ещё до изготовления.
Полная или обширная адентия с атрофией
Полнодуговой субпериостальный каркас, поддерживающий несъёмный протез на всю зубную дугу, является наиболее распространённой конфигурацией лечения. Он заменяет традиционный подход All-on-4 или All-on-6 для пациентов, у которых объём кости, необходимый для этих методик, отсутствует. Единственный субпериостальный каркас может поддерживать полный несъёмный зубной протез всего на четырёх точках выхода абатментов, устраняя необходимость в скуловых имплантах или сложной синусовой аугментации во многих случаях.
Атрофия заднего сегмента — частичная реабилитация
У частично адентичных пациентов с атрофией заднего сегмента — особенно в заднем отделе нижней челюсти, где остаточная высота кости над нижним альвеолярным нервом значительно снижена, — частичный субпериостальный каркас может заместить от двух до четырёх отсутствующих задних зубов без синусовой элевации или репозиции нерва, которые потребовались бы при установке эндооссальных имплантов. Рецензируемая серия клинических случаев из больницы Policlinico Gemelli в Риме подтвердила предсказуемые клинические результаты применения индивидуальных субпериостальных каркасов в атрофированном заднем отделе нижней челюсти у пожилых пациентов в течение одного года наблюдения.
Когда субпериостальный имплант не показан
Субпериостальные импланты не подходят пациентам с активным или неконтролируемым пародонтитом, неконтролируемым сахарным диабетом (HbA1c выше 8%) или активной оральной инфекцией в планируемой зоне вмешательства. Активное курение существенно повышает риск расхождения мягких тканей и частичного обнажения каркаса — наиболее частого осложнения, зафиксированного в опубликованных сериях, встречавшегося в 25,6% случаев по данным систематического обзора 2024 года. Там, где традиционные эндооссальные импланты клинически применимы, они остаются первым выбором, основанным на доказательствах. Субпериостальное лечение — это точечное решение для конкретной клинической проблемы, а не универсальная альтернатива стандартной имплантологии.
Конструкция каркаса и материалы
Клинические характеристики субпериостального импланта определяются точностью его прилегания к подлежащей кортикальной кости и биологической совместимостью его материала. Оба аспекта являются результатом цифрового рабочего процесса проектирования и оба должны быть чётко проработаны в ходе хирургического и ортопедического планирования до изготовления.
Титановый кортикальный каркас
Тело субпериостального импланта представляет собой трёхмерную титановую решётку или цельный каркас, спроектированный для точного повторения контуров остаточной кортикальной кости пациента, зафиксированных на КЛКТ-снимке. Каркас опирается на поверхность кости и фиксируется титановыми мини-винтами или фиксирующими штифтами в определённых точках кортикальной опоры для предотвращения микродвижений в период заживления. Надкостница заживает поверх каркаса, интегрируя его в оболочку мягких тканей и достигая биологической стабилизации посредством фиброзного прикрепления, а не остеоинтеграции.
Для субпериостальных каркасов применяется медицинский титан 4-го класса (коммерчески чистый) или сплав Ti-6Al-4V — те же материалы, проверенные десятилетиями исследований эндооссальных имплантов с точки зрения биосовместимости, коррозионной стойкости и сопротивления механической усталости. Рандомизированное клиническое исследование Каирского университета, сравнивавшее фрезерованные и напечатанные на 3D-принтере пациент-специфические субпериостальные каркасы при атрофии альвеолярного гребня нижней челюсти, показало, что оба метода изготовления обеспечивают сопоставимую выживаемость имплантов и точность позиционирования при наблюдении, а угловые отклонения между запланированным и фактическим положением каркаса составляют менее 2°.
Абатменты и профиль прорезывания
Протетические абатменты являются неотъемлемыми компонентами субпериостального каркаса и проектируются одновременно с кортикальным телом в CAD-программе. Их количество, расположение, угол наклона и высота определяются протетическим планом — устанавливающим, где протез будет выходить через десневую ткань и как окклюзионные нагрузки будут распределяться по каркасу во время функции.
Позиции абатментов проектируются для обеспечения пассивного прилегания протеза, соответствующих углов профиля прорезывания для гигиенического доступа и биомеханически сбалансированного распределения нагрузки по каркасу и подлежащей кортикальной кости. До изготовления каркаса создаётся диагностическая восковая репродукция или цифровой протетический превью, чтобы протетический результат был подтверждён в среде CAD ещё до производства импланта.
Кортикальные фиксирующие винты
После хирургической установки каркаса на поверхность кортикальной кости через заранее спланированные фиксирующие точки в каркасе в подлежащую кортикальную кость вводятся титановые мини-винты. Эти винты иммобилизуют каркас в течение начальной фазы заживления надкостницы, предотвращая микродвижения, которые нарушили бы фиброзную интеграцию. Количество и расположение фиксирующих винтов определяются в CAD-плане на основе доступной толщины кортикальной кости и ожидаемого распределения нагрузки на каркас во время функции.
В ряде протоколов фиксирующие винты впоследствии удаляются на втором хирургическом визите после подтверждения заживления надкостницы. В других случаях они проектируются для постоянного нахождения в качестве дополнительных элементов ретенции. Протокол выбирается исходя из конструкции каркаса и индивидуального течения заживления у конкретного пациента.
КЛКТ → CAD → Изготовление → Операция
Современный субпериостальный рабочий процесс полностью цифровой — от визуализации до импланта. КЛКТ-данные в формате DICOM импортируются в CAD-программу (Exocad, 3Shape или аналог), выполняется сегментация поверхности кортикальной кости, каркас проектируется поверх сегментированной костной поверхности, позиции абатментов согласуются с протетической восковой репродукцией, а подтверждённый дизайн экспортируется в виде STL-файла для производства. Эта цифровая цепочка устраняет размерные неточности, присущие оригинальной субпериостальной технике на основе оттисков, и является главной причиной улучшения показателей выживаемости, зафиксированных в современной литературе по сравнению с историческими сериями.
Субпериостальный имплант в сравнении с альтернативными подходами при атрофии челюстей
Для пациентов с тяжёлой альвеолярной атрофией существует несколько путей лечения — каждый со своими преимуществами, рисками, сроками лечения и биологическими требованиями.
Приведённое ниже сравнение составлено на основе рецензируемых систематических обзоров и исследований клинических результатов.
Критерий | Субпериостальный имплант | Костная пластика + эндооссальный имплант | Скуловые импланты | Имплант-ретенируемый съёмный протез |
|---|---|---|---|---|
Необходимый объём кости | Не требуется — опирается на имеющуюся кортикальную поверхность | Сначала необходима значительная аугментация | Не требуется в альвеоле — используется скуловая кость | Минимальный — 2–4 коротких или узких импланта |
Необходимость костной пластики | Нет — полностью исключает этап пластики | Да — блоковая, дисперсная или синус-лифт | Нет — скуловая опора минует альвеолу | Иногда — мини-импланты могут быть применимы |
Общие сроки лечения | 3–6 месяцев — 3 визита в клинику | 12–24 месяца — заживление трансплантата + остеоинтеграция | 4–6 месяцев — без пластики, но сложная операция | 4–8 месяцев — требуется остеоинтеграция |
Хирургическая сложность | Умеренная — слизисто-надкостничный лоскут + установка каркаса | Высокая — аугментация + поэтапная хирургия имплантов | Наивысшая — вовлечение скуловой кости, только для специалистов | Низкая — минимум имплантов, часто безлоскутная |
Возможность несъёмного протеза | Да — полная несъёмная дуга на каркасе | Да — после подтверждения остеоинтеграции | Да — немедленная или отсроченная фиксированная нагрузка | Нет — съёмный протез |
Основной механизм фиксации | Заживление надкостницы + кортикальные фиксирующие винты — не остеоинтеграция | Полная остеоинтеграция — прямой контакт кости с имплантом | Остеоинтеграция в кортикальной кости скулы | Остеоинтеграция опорных имплантов |
Основной клинический риск | Частичное обнажение каркаса (25,6% по систематическому обзору) — поддаётся лечению | Несостоятельность трансплантата, инфекция, потеря импланта в зоне пластики | Синусит, ороантральное сообщение, зависимость от специалиста | Периимплантная патология, обслуживание съёмного протеза |
Заболеваемость пациента | Ниже, чем при пластике + имплант — один хирургический этап | Высокая — два и более хирургических этапа, заболеваемость донорского участка | Умеренная — одна операция, но сложная анатомия | Низкая — минимальное хирургическое вмешательство |
Составлено на основе: Университет Страны Басков (UPV/EHU) — Систематический обзор субпериостальных имплантов аддитивного производства, PMC10844163, 2024 · NIH/PMC — Клинические характеристики субпериостальных имплантов при полной реабилитации зубного ряда: систематический обзор и метаанализ, PMC12191889, 2025 · PMC11122366 — Долгосрочные клинические результаты применения 3D-печатных субпериостальных титановых имплантов: 6-летнее наблюдение.
Почему клинический подход имеет значение
Клинический успех субпериостального импланта почти полностью определяется точностью предоперационного цифрового рабочего процесса. В отличие от эндооссальных имплантов — где положение импланта можно скорректировать в кости во время операции — субпериостальный каркас изготавливается с фиксированной геометрией ещё до того, как пациент войдёт в операционную. Если разрешение КЛКТ-снимка недостаточно, цифровая сегментация костной поверхности неточна или CAD-проект не учитывает должным образом запланированный протетический результат, каркас не ляжет пассивно, а непассивная посадка является основным интраоперационным осложнением, требующим модификации каркаса или, в тяжёлых случаях, нового цикла изготовления.
Наиболее последовательно сообщаемым послеоперационным осложнением в литературе по субпериостальным имплантам является частичное обнажение каркаса через покрывающие мягкие ткани — это произошло в 25,6% имплантов по данным систематического обзора Университета Страны Басков 2024 года. Данное осложнение тесно связано с недостаточным закрытием мягких тканей во время операции, тонким десневым биотипом, курением и недостаточным пространством между каркасом и мукогингивальным соединением. В значительной мере оно предотвратимо при тщательном дизайне лоскута, пассивном закрытии и предоперационной оценке мягкотканной оболочки. В клинике Vitrin Clinic оценка мягких тканей является обязательным компонентом протокола предоперационного планирования, а не интраоперационным соображением.
Цифровой рабочий процесс проектирования коренным образом изменил субпериостальную имплантологию. Рандомизированное клиническое исследование Каирского университета 2024 года, сравнивавшее фрезерованные CAD/CAM и 3D-печатные субпериостальные каркасы, выявило угловые отклонения менее 2° между запланированным и достигнутым положением каркаса в обеих группах, подтвердив, что современное цифровое производство обеспечивает клинически приемлемую точность позиционирования вне зависимости от метода изготовления. Именно эта точность является главной причиной того, что современные показатели выживаемости (97,8%) существенно превышают показатели, зафиксированные для исторических техник на основе оттисков.
Что показывают исследования
97.8% | 25.6% | <2° |
|---|---|---|
Выживаемость субпериостальных имплантов CAD/CAM аддитивного производства при средневзвешенном периоде наблюдения 21,4 месяца на 227 имплантах у 227 пациентов — подтверждает клиническую состоятельность современного цифрового субпериостального подхода для реабилитации при тяжёлой атрофии челюстей. | Частота частичного обнажения каркаса через покрывающие мягкие ткани — наиболее часто сообщаемое осложнение в систематическом обзоре 2024 года, зафиксированное у 58 из 227 имплантов. Частичное обнажение в большинстве случаев поддаётся лечению, однако подчёркивает клиническую важность тщательного дизайна лоскута, пассивного закрытия и предоперационной оценки мягких тканей. | Угловое отклонение между запланированным и достигнутым положением субпериостального каркаса в рандомизированном клиническом исследовании, сравнивавшем фрезерованные CAD/CAM и 3D-печатные титановые каркасы, — подтверждает, что современное цифровое производство обеспечивает клинически приемлемую точность позиционирования вне зависимости от метода изготовления. |
Университет Страны Басков (UPV/EHU) — Систематический обзор СПИ аддитивного производства, PMC10844163, 2024 · PROSPERO CRD42023424211 | Университет Страны Басков (UPV/EHU) PMC10844163 · Anitua E, Eguia A et al., Int J Implant Dent, 2024 | Каирский университет — РКИ фрезерованных и 3D-печатных пациент-специфических субпериостальных имплантов, PMC11979865, 2025 |
Стандарт Vitrin Clinic
Три визита в клинику — чёткая клиническая цель на каждом
Первый визит: КЛКТ, сканирование и подтверждение дизайна каркаса. Второй визит: хирургическая установка и временная реставрация. Третий визит: окончательная протетическая реставрация. Каждый визит имеет фиксированную клиническую цель — ни один визит не является «заполняющим».
Протетический результат подтверждается до изготовления
Каркас не изготавливается до тех пор, пока пациент не ознакомится и не одобрит цифровой дизайн и запланированный протетический результат в среде CAD. Никакой титан не печатается до клинического подтверждения дизайна.
Пассивная посадка проверяется до фиксации
Каркас устанавливается, и пассивная посадка проверяется во всех точках контакта до введения фиксирующих винтов. Каркас, который не садится пассивно, не фиксируется — он возвращается на корректировку или переизготовление в соответствии с клинической необходимостью.
Риск осложнений со стороны мягких тканей оценивается и сообщается до операции
Риск частичного обнажения каркаса — наиболее частое осложнение в опубликованной литературе — оценивается предоперационно с учётом вашего тканевого биотипа, ширины кератинизированной ткани и статуса курения. Вы информируетесь о своём индивидуальном профиле риска до принятия каких-либо обязательств по хирургическому лечению.
Клинические доказательства и источники
Университет Страны Басков (UPV/EHU) и UIRMI, Испания
Клинические характеристики субпериостальных имплантов аддитивного производства: систематический обзор
International Journal of Implant Dentistry · Февраль 2024Anitua E, Eguia A, Staudigl C, Alkhraisat MH · DOI: 10.1186/s40729-024-00521-6 · PMC10844163 · PROSPERO CRD42023424211 · 227 имплантов, 227 пациентов
Ключевой вывод: Выживаемость имплантов 97,8% при средневзвешенном периоде наблюдения 21,4 месяца на 227 CAD/CAM субпериостальных имплантах. Частичное обнажение каркаса зафиксировано у 25,6% имплантов — основное осложнение, требующее внимания при клиническом ведении. Современные субпериостальные импланты аддитивного производства демонстрируют удовлетворительные показатели выживаемости и осложнений для пациентов с тяжёлой альвеолярной атрофией.
Каирский университет, стоматологический факультет, Египет
Клиническая и рентгенологическая оценка фрезерованных и 3D-печатных пациент-специфических субпериостальных имплантов при атрофии альвеолярного гребня нижней челюсти: рандомизированное клиническое исследование
NIH/PMC · 2025PMC11979865 · 20 пациентов с выраженной атрофией беззубого альвеолярного гребня нижней челюсти · Титан 4-го класса · Мезиодистальное и щёчно-язычное угловое отклонение — первичные исходы
Ключевой вывод: Оба типа пациент-специфических субпериостальных каркасов — фрезерованные CAD/CAM и 3D-печатные — обеспечили сопоставимую выживаемость имплантов и точность позиционирования, с угловыми отклонениями менее 2° между запланированным и достигнутым положением каркаса в обеих группах, подтвердив, что современное цифровое производство обеспечивает клинически приемлемую точность вне зависимости от метода изготовления.
Policlinico Gemelli, Рим, Италия
Индивидуальные 3D-печатные субпериостальные импланты для несъёмного протетического восстановления атрофированного заднего отдела нижней челюсти у пожилых пациентов
Clinical Oral Implants Research · 2019PMC6950914 · 10 пациентов, средний возраст 69,6 лет · КЛКТ + DMLS-титан · 1-летнее наблюдение · Частичная адентия заднего отдела нижней челюсти
Ключевой вывод: Индивидуальные DMLS-титановые субпериостальные импланты, спроектированные на основе данных КЛКТ и внутриротового сканирования, обеспечили предсказуемые клинические результаты у пожилых пациентов с атрофией заднего отдела нижней челюсти в течение одного года, предоставив несъёмное протетическое решение без репозиции нижнего альвеолярного нерва или костной пластики.
Тегеранский университет медицинских наук, Иран
Индивидуальные 3D-печатные субпериостальные импланты аддитивного производства для реабилитации при тяжёлой атрофии верхней челюсти
Clinical Case Reports · Ноябрь 2023Arshad M, Khoramshahi N, Shirani G · DOI: 10.1002/ccr3.8135 · PMC10628114 · 3-летнее наблюдение · Каркас из титанового сплава с полимерным временным протезом
Ключевой вывод: Субпериостальные импланты могут стать в будущем терапией первой линии для пациентов с нарушенными альвеолярными гребнями. Для обеспечения успеха лечения необходимы надлежащая предоперационная визуализация на основе КЛКТ и цифровое проектирование. Имплант и абатменты напечатаны на 3D-принтере из титанового сплава, при этом одновременно изготавливается полимерный временный протез для немедленной установки на хирургическом приёме.
Часто задаваемые вопросы
Ответы на распространённые вопросы о лечении, включая показания, детали процедуры, восстановление и долгосрочный уход — чтобы вы чувствовали себя информированным и уверенным перед началом.