Implantes Subperiósticos
- Inicio
- Tratamientos
- Implantes Subperiósticos
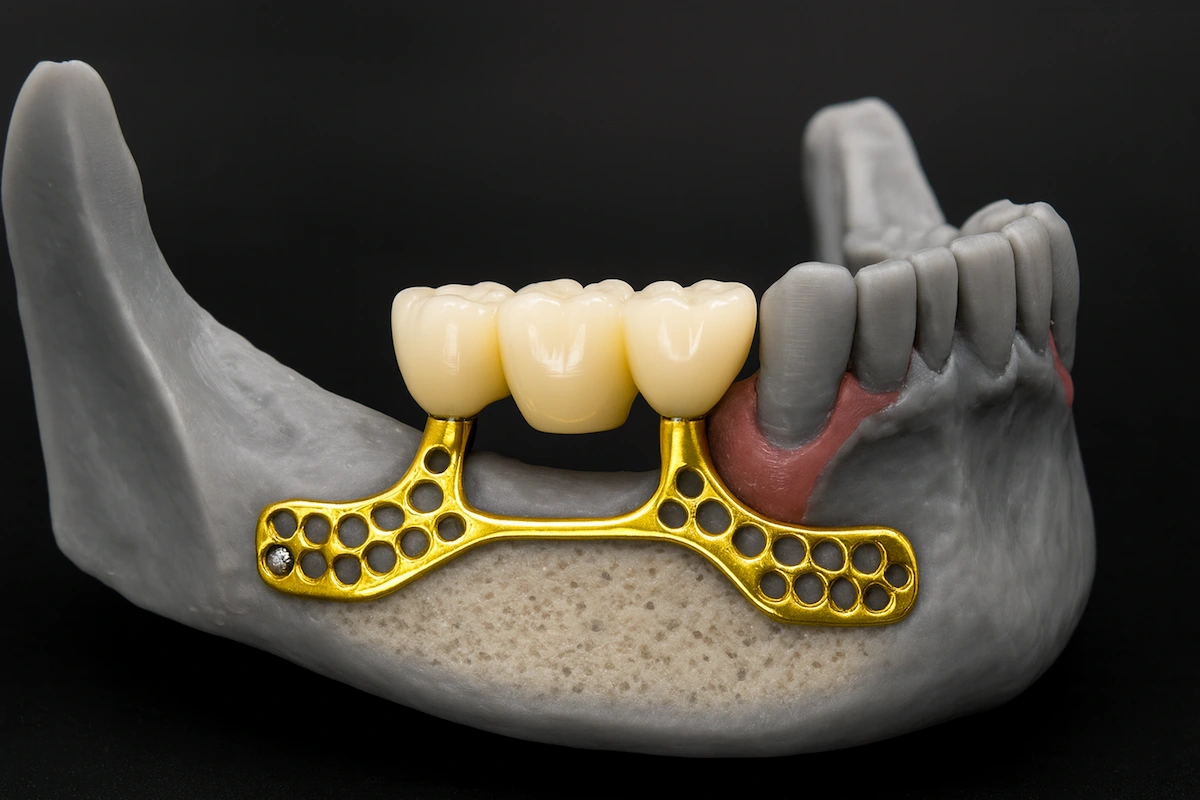
Un implante subperióstico es una estructura metálica diseñada a medida que se coloca sobre el hueso maxilar y debajo de la encía, en lugar de insertarse dentro del hueso como un implante convencional. Es una alternativa eficaz para pacientes con pérdida ósea avanzada que no son candidatos adecuados para implantes endoóseos tradicionales. En Vitrin Clinic, los implantes subperiósticos se planifican mediante tecnología avanzada de imagen 3D para garantizar un ajuste preciso y resultados estables a largo plazo.
Proceso de tratamiento
Una descripción clara paso a paso de cómo se planifica y realiza el tratamiento, desde la consulta inicial hasta los resultados finales, garantizando comodidad, seguridad y resultados predecibles.
01
Evaluación Inicial e Imagenología
Comenzamos con un examen clínico completo y una tomografía CBCT para evaluar el volumen, la densidad y la anatomía ósea. Estas imágenes son esenciales para determinar si un implante subperióstico es la mejor solución para su caso.
02
Diseño Personalizado de la Estructura
Utilizando los datos de su escaneo 3D, se diseña digitalmente una estructura de titanio personalizada que se adapta con precisión a la forma de su maxilar. Este ajuste a medida proporciona estabilidad sin necesidad de integración ósea.
03
Colocación Quirúrgica
La estructura se coloca mediante un procedimiento quirúrgico menor bajo anestesia general. El implante se posiciona sobre el hueso maxilar y debajo de la encía, dejando pilares que sobresalen a través de la encía para soportar la restauración final.
04
Cicatrización e Integración
El tejido gingival cicatriza alrededor de la estructura durante varias semanas. Durante esta fase, pueden colocarse restauraciones temporales para mantener la función y la estética mientras avanza la recuperación.
05
Restauración Final
Una vez confirmada la cicatrización, se colocan las prótesis dentales definitivas — ya sea una corona, un puente o una restauración completa de arcada — sobre los pilares del implante. Se realizan los ajustes finales para garantizar comodidad, una mordida precisa y una apariencia natural.
¿Qué es un implante subperióstico?
Un implante subperióstico (ISP) es un armazón de titanio fabricado a medida que se posiciona sobre la superficie del hueso alveolar, bajo el periostio — la membrana fibrosa que recubre el hueso — y no dentro de él. A diferencia de los implantes endoóseos convencionales, que requieren un volumen óseo suficiente para la osteointegración mediante contacto directo hueso-implante, el implante subperióstico descansa sobre la superficie ósea cortical existente y logra su retención a través de la cicatrización del periostio y el contorneado anatómico del armazón según la topografía ósea del paciente.
El concepto del implante subperióstico no es nuevo — fue descrito por primera vez en la década de 1940 —, sin embargo esta modalidad ha experimentado un renacimiento clínico fundamental gracias a la tecnología digital. Los implantes subperiósticos contemporáneos se diseñan íntegramente a partir de los datos de tomografía computarizada de haz cónico (CBCT) del paciente mediante software de diseño asistido por ordenador (CAD), y se fabrican en aleación de titanio de grado médico (Ti-6Al-4V) mediante fabricación aditiva (sinterización directa de metal por láser DMLS, o fusión selectiva por láser SLM) o fresado sustractivo CAD/CAM. Este flujo de trabajo digital elimina las imprecisiones de las técnicas históricas basadas en impresiones y produce un armazón que se adapta al hueso del paciente con precisión micrométrica antes de la cirugía.
97,8% Tasa de supervivencia del implante | 3 Visitas clínicas requeridas | No No se requiere injerto óseo | CBCT + CAD Flujo de trabajo de diseño digital |
|---|---|---|---|
Indicaciones clínicas: ¿quién es candidato?
El implante subperióstico está indicado para una población de pacientes específica y bien definida: aquellos con atrofia ósea alveolar severa para quienes los implantes endoóseos convencionales no son viables sin procedimientos de aumento óseo extensos y de alto riesgo. La selección precisa de pacientes basada en una evaluación radiológica y clínica exhaustiva es el principal determinante del éxito del tratamiento.
Atrofia severa de la cresta alveolar
La resorción horizontal y vertical severa de la cresta alveolar — clasificada según Cawood y Howell como clase V o VI — deja un volumen óseo insuficiente para implantes endoóseos de diámetro estándar. La altura ósea residual por debajo de 5 a 6 mm en el sector posterior mandibular o maxilar, las crestas en filo de cuchillo y la pneumatización extensa del seno maxilar en el sector posterior del maxilar son las presentaciones anatómicas primarias. El implante subperióstico resuelve esto utilizando la superficie ósea cortical existente como fundamento, sin requerir un volumen óseo que no está presente.
Rechazo o contraindicación al injerto óseo
Los pacientes que rechazan los procedimientos de aumento óseo extensos — incluyendo injertos en bloque, elevaciones de seno o regeneración ósea guiada con largos períodos de cicatrización — son candidatos al tratamiento con implante subperióstico. Los pacientes para quienes el aumento óseo conlleva un riesgo sistémico elevado debido a terapia anticoagulante, uso de bifosfonatos, osteoporosis o capacidad de cicatrización comprometida, también pueden ser mejor tratados con un enfoque subperióstico que evita la necesidad de injertos de gran volumen y su morbilidad asociada.
Proximidad a estructuras anatómicas críticas
En casos donde el canal del nervio alveolar inferior, el foramen mentoniano o el suelo del seno maxilar impiden la colocación segura de implantes endoóseos con dimensiones adecuadas — incluso con aumento menor —, un armazón subperióstico puede diseñarse alrededor de estas estructuras sin requerir cirugía de reposicionamiento. El diseño CAD tridimensional permite al ingeniero y al cirujano mapear el armazón con precisión en relación con la anatomía neurovascular identificada por CBCT antes de la fabricación.
Edentulismo completo o extenso con atrofia
Un armazón subperióstico de arcada completa que soporta una prótesis fija a lo largo de toda la arcada dental es la configuración de tratamiento más común. Reemplaza el enfoque convencional All-on-4 o All-on-6 para pacientes en quienes el volumen óseo requerido para esas técnicas no está disponible. Un único armazón subperióstico puede soportar una prótesis dental fija completa con tan solo cuatro puntos de emergencia de pilares, eliminando la necesidad de implantes cigomáticos o aumento sinusal complejo en muchas presentaciones.
Atrofia del segmento posterior — Rehabilitación parcial
En pacientes parcialmente edéntulos con atrofia del segmento posterior — particularmente en el sector mandibular posterior donde la altura ósea residual sobre el nervio alveolar inferior está severamente reducida —, un armazón subperióstico parcial puede reemplazar de dos a cuatro dientes posteriores ausentes sin la elevación sinusal o el reposicionamiento del nervio que requeriría la colocación de implantes endoóseos. Una serie de casos revisada por pares del Policlinico Gemelli en Roma confirmó resultados clínicos predecibles para armazones subperiósticos personalizados en la mandíbula posterior atrófica de pacientes de edad avanzada durante un año de seguimiento.
Cuándo un implante subperióstico no está indicado
Los implantes subperiósticos no son apropiados para pacientes con enfermedad periodontal activa o no controlada, diabetes no controlada (HbA1c superior al 8%), o infección oral activa en el sitio quirúrgico planificado. El tabaquismo activo aumenta significativamente el riesgo de dehiscencia de tejidos blandos y exposición parcial del armazón — la complicación más frecuente reportada en las series publicadas, ocurriendo en el 25,6% de los casos en la revisión sistemática de 2024. Donde los implantes endoóseos convencionales son clínicamente viables, siguen siendo la primera opción basada en evidencia. El tratamiento subperióstico es una solución de precisión para un problema clínico definido, no una alternativa universal a la implantología estándar.
Diseño del armazón y materiales
El rendimiento clínico de un implante subperióstico está determinado por la precisión de su adaptación al hueso cortical subyacente y la compatibilidad biológica de su material. Ambos son productos del flujo de trabajo de diseño digital y ambos deben abordarse explícitamente en el proceso de planificación quirúrgica y protésica antes de la fabricación.
Armazón cortical de titanio
El cuerpo del implante subperióstico es una malla de titanio tridimensional o un armazón sólido diseñado para adaptarse con precisión a los contornos del hueso cortical residual del paciente tal como se captura en el escáner CBCT. El armazón descansa sobre la superficie ósea y se fija con mini-tornillos de titanio o pines de fijación en puntos de anclaje cortical definidos para evitar micromovimientos durante la fase de cicatrización. El periostio cicatriza sobre el armazón, incorporándolo a la envoltura de tejidos blandos y logrando la estabilización biológica mediante unión fibrosa en lugar de osteointegración.
Titanio médico Grado 4 (comercialmente puro) o aleación Ti-6Al-4V se utiliza para los armazones subperiósticos — los mismos materiales validados durante décadas de investigación en implantes endoóseos por su biocompatibilidad, resistencia a la corrosión y resistencia a la fatiga mecánica. Un ensayo clínico aleatorizado de la Universidad de El Cairo que comparó armazones subperiósticos específicos para el paciente fresados y fabricados por impresión 3D en crestas mandibulares atróficas encontró que ambos métodos de fabricación produjeron supervivencia comparable de implantes y precisión de colocación en el seguimiento, con desviaciones angulares de menos de 2° entre la posición planificada y real del armazón.
Pilares y perfil de emergencia
Los pilares protésicos son componentes integrales del armazón subperióstico, diseñados simultáneamente con el cuerpo cortical en el software CAD. Su número, posición, angulación y altura son determinados por el plan protésico — estableciendo dónde emergirá la prótesis a través del tejido gingival y cómo se distribuirán las fuerzas oclusales a lo largo del armazón durante la función.
Las posiciones de los pilares están diseñadas para proporcionar un ajuste pasivo para la prótesis, ángulos de perfil de emergencia apropiados para el acceso a la higiene, y una distribución de carga biomecánicamente equilibrada a través del armazón y el hueso cortical subyacente. Se produce un encerado diagnóstico o una vista previa protésica digital antes de fabricar el armazón, de modo que el resultado protésico se confirma en el entorno CAD antes de fabricar el implante.
Tornillos de anclaje cortical
Tras la colocación quirúrgica del armazón sobre la superficie ósea cortical, se insertan mini-tornillos de titanio a través de puntos de fijación pre-planificados en el armazón hacia el hueso cortical subyacente. Estos tornillos inmovilizan el armazón durante la fase inicial de cicatrización perióstica, evitando los micromovimientos que interrumpirían la integración fibrosa. El número y la posición de los tornillos de fijación se determinan en el plan CAD basándose en el grosor cortical disponible y la distribución de carga anticipada del armazón durante la función.
En algunos protocolos, los tornillos de fijación se retiran posteriormente en la segunda visita quirúrgica una vez confirmada la cicatrización perióstica. En otros, están diseñados para permanecer permanentemente como elementos de retención adicionales. El protocolo se selecciona en función del diseño del armazón y la trayectoria de cicatrización individual del paciente.
CBCT → CAD → Fabricación → Cirugía
El flujo de trabajo subperióstico moderno es completamente digital desde la imagen hasta el implante. Los datos DICOM del CBCT se importan al software CAD (Exocad, 3Shape o equivalente), se segmenta la superficie ósea cortical, el armazón se diseña sobre la superficie ósea segmentada, las posiciones de los pilares se confirman frente al encerado protésico, y el diseño confirmado se exporta como archivo STL para la fabricación. Esta cadena digital elimina las imprecisiones dimensionales inherentes a la técnica subperióstica original basada en impresiones y es la razón principal de las mejores tasas de supervivencia reportadas en la literatura contemporánea en comparación con las series históricas.
Implante subperióstico frente a enfoques alternativos para mandíbulas atróficas
Para pacientes con atrofia alveolar severa, existen múltiples vías de tratamiento — cada una con ventajas, riesgos, plazos de tratamiento y requisitos biológicos distintos.
La siguiente comparación está compilada a partir de revisiones sistemáticas revisadas por pares y estudios de resultados clínicos.
Criterio | Implante subperióstico | Injerto óseo + implante endoóseo | Implantes cigomáticos | Sobredentadura soportada por implantes |
|---|---|---|---|---|
Volumen óseo requerido | Ninguno — descansa sobre la superficie cortical existente | Primero se requiere aumento sustancial | Ninguno en el alvéolo — se utiliza hueso cigomático | Mínimo — 2 a 4 implantes cortos o estrechos |
Injerto óseo requerido | No — elimina por completo la fase de injerto | Sí — bloque, particulado o elevación de seno | No — el anclaje cigomático evita el alvéolo | A veces — los mini-implantes pueden ser viables |
Plazo total de tratamiento | 3 a 6 meses — 3 visitas clínicas | 12 a 24 meses — cicatrización del injerto + osteointegración del implante | 4 a 6 meses — sin injerto, pero cirugía compleja | 4 a 8 meses — se requiere osteointegración del implante |
Complejidad quirúrgica | Moderada — colgajo mucoperióstico + colocación del armazón | Alta — aumento + cirugía de implantes por etapas | La más alta — compromiso del hueso cigomático, solo especialistas | Menor — implantes mínimos, frecuentemente sin colgajo |
Prótesis fija posible | Sí — arcada fija completa soportada por el armazón | Sí — una vez confirmada la osteointegración | Sí — carga fija inmediata o diferida | No — la sobredentadura es removible |
Mecanismo primario de retención | Cicatrización perióstica + tornillos de anclaje cortical — no osteointegración | Osteointegración completa — contacto directo hueso-implante | Osteointegración en hueso cortical cigomático | Osteointegración de los implantes de soporte |
Riesgo clínico principal | Exposición parcial del armazón (25,6% en la revisión sistemática) — manejable | Fracaso del injerto, infección, pérdida del implante en el sitio injertado | Sinusitis, comunicación oroantral, dependencia del especialista | Enfermedad periimplantaria, mantenimiento de la sobredentadura |
Morbilidad del paciente | Menor que injerto + implante — fase quirúrgica única | Alta — dos o más fases quirúrgicas, morbilidad del sitio donante | Moderada — cirugía única pero anatomía de alta complejidad | Baja — intervención quirúrgica mínima |
Compilado a partir de: Universidad del País Vasco (UPV/EHU) — Revisión sistemática de implantes subperiósticos fabricados por adición, PMC10844163, 2024 · NIH/PMC — Rendimiento clínico de los implantes subperiósticos en rehabilitación de arcada completa: revisión sistemática y metaanálisis, PMC12191889, 2025 · PMC11122366 — Resultados clínicos a largo plazo de implantes subperiósticos de titanio impresos en 3D: un seguimiento de 6 años.
Por qué importa el enfoque clínico
El éxito clínico de un implante subperióstico está determinado casi en su totalidad por la precisión del flujo de trabajo digital preoperatorio. A diferencia de los implantes endoóseos — donde la posición del implante puede ajustarse dentro del hueso durante la cirugía —, un armazón subperióstico se fabrica con una geometría fija antes de que el paciente entre al quirófano. Si la resolución del escáner CBCT es insuficiente, la segmentación digital de la superficie ósea es inexacta, o el diseño CAD no tiene en cuenta correctamente el resultado protésico planificado, el armazón no asentará pasivamente — y un ajuste no pasivo es la principal complicación intraoperatoria que requiere modificación del armazón o, en casos graves, un nuevo ciclo de fabricación.
La complicación postoperatoria reportada con mayor consistencia en la literatura sobre implantes subperiósticos es la exposición parcial del armazón a través de los tejidos blandos suprayacentes — ocurriendo en el 25,6% de los implantes en la revisión sistemática 2024 de la Universidad del País Vasco. Esta complicación está fuertemente asociada con un cierre inadecuado de los tejidos blandos durante la cirugía, un biotipo gingival delgado, el tabaquismo y un espacio insuficiente entre el armazón y la unión mucogingival. Es ampliamente evitable con un diseño meticuloso del colgajo, cierre pasivo y evaluación preoperatoria de la envoltura de tejidos blandos. En Vitrin Clinic, la evaluación de tejidos blandos es un componente obligatorio del protocolo de planificación preoperatoria — no una consideración intraoperatoria.
El flujo de trabajo de diseño digital ha transformado fundamentalmente la implantología subperióstica. Un ensayo clínico aleatorizado 2024 de la Universidad de El Cairo que comparó armazones subperiósticos fresados CAD/CAM e impresos en 3D encontró desviaciones angulares de menos de 2° entre la posición planificada y alcanzada del armazón en ambos grupos, confirmando que la fabricación digital moderna logra una precisión de posicionamiento clínicamente aceptable independientemente del método de fabricación. Esta precisión es la razón principal por la que las tasas de supervivencia contemporáneas (97,8%) son sustancialmente más altas que las reportadas para las técnicas históricas basadas en impresiones.
Lo que muestra la investigación
97,8% | 25,6% | <2° |
|---|---|---|
Tasa de supervivencia de implantes subperiósticos CAD/CAM fabricados por adición con un seguimiento medio ponderado de 21,4 meses en 227 implantes en 227 pacientes — confirmando la viabilidad clínica del enfoque subperióstico digital moderno para la rehabilitación de mandíbulas severamente atróficas. | Tasa de exposición parcial del armazón a través de los tejidos blandos suprayacentes — la complicación más frecuentemente reportada en la revisión sistemática 2024, ocurriendo en 58 de 227 implantes. La exposición parcial es manejable en la mayoría de los casos, pero subraya la importancia clínica de un diseño meticuloso del colgajo, cierre pasivo y evaluación preoperatoria de tejidos blandos. | Desviación angular entre la posición planificada y alcanzada del armazón subperióstico en un ensayo clínico aleatorizado que comparó armazones de titanio fresados CAD/CAM e impresos en 3D — confirmando que la fabricación digital moderna logra una precisión de posicionamiento clínicamente aceptable independientemente del método de fabricación. |
Universidad del País Vasco (UPV/EHU) — Revisión sistemática de ISP fabricados por adición, PMC10844163, 2024 · PROSPERO CRD42023424211 | Universidad del País Vasco (UPV/EHU) PMC10844163 · Anitua E, Eguia A et al., Int J Implant Dent, 2024 | Universidad de El Cairo — ECA de implantes subperiósticos específicos para el paciente fresados vs. impresos en 3D, PMC11979865, 2025 |
Estándar Vitrin Clinic
Tres visitas clínicas — objetivo clínico definido en cada una
Primera visita: CBCT, escaneado y confirmación del diseño del armazón. Segunda visita: colocación quirúrgica y restauración provisional. Tercera visita: restauración protésica definitiva. Cada visita tiene un objetivo clínico fijo — ninguna visita es una cita de relleno.
Resultado protésico confirmado antes de la fabricación
El armazón no se fabrica hasta que el paciente haya revisado y aprobado el diseño digital y el resultado protésico planificado en el entorno CAD. No se imprime titanio hasta que el diseño esté clínicamente confirmado.
Ajuste pasivo verificado antes de la fijación
El armazón se asienta y el ajuste pasivo se confirma en todos los puntos de contacto antes de colocar los tornillos de fijación. Un armazón que no asienta pasivamente no se fija — se devuelve para ajuste o refabricación según se requiera clínicamente.
Riesgo de complicación de tejidos blandos evaluado y comunicado antes de la cirugía
El riesgo de exposición parcial del armazón — la complicación más común en la literatura publicada — se evalúa preoperatoriamente basándose en su biotipo tisular, el ancho del tejido queratinizado y el estado de fumador. Se le informa de su perfil de riesgo específico antes de cualquier compromiso con el tratamiento quirúrgico.
Evidencia clínica & Referencias
Universidad del País Vasco (UPV/EHU) & UIRMI, España
Rendimiento clínico de los implantes subperiósticos fabricados por adición: una revisión sistemática
International Journal of Implant Dentistry · Febrero 2024Anitua E, Eguia A, Staudigl C, Alkhraisat MH · DOI: 10.1186/s40729-024-00521-6 · PMC10844163 · PROSPERO CRD42023424211 · 227 implantes, 227 pacientes
Hallazgo clave: Tasa de supervivencia del implante del 97,8% con un seguimiento medio ponderado de 21,4 meses en 227 implantes subperiósticos CAD/CAM. La exposición parcial del armazón ocurrió en el 25,6% de los implantes — la complicación primaria que requiere atención en el manejo clínico. Los ISP modernos fabricados por adición demuestran tasas de supervivencia y complicaciones satisfactorias para pacientes con atrofia alveolar severa.
Universidad de El Cairo, Facultad de Odontología, Egipto
Evaluación clínica y radiográfica de implantes subperiósticos específicos para el paciente fresados versus impresos en 3D para crestas mandibulares atróficas: un ensayo clínico aleatorizado
NIH/PMC · 2025PMC11979865 · 20 pacientes con crestas mandibulares edéntulas severamente atróficas · Titanio Grado 4 · Desviaciones angulares mesiodistales y bucolinguales como resultados primarios
Hallazgo clave: Tanto los armazones subperiósticos específicos para el paciente fresados CAD/CAM como los impresos en 3D lograron supervivencia comparable de implantes y precisión de colocación, con desviaciones angulares de menos de 2° entre la posición planificada y alcanzada del armazón en ambos grupos — confirmando que la fabricación digital moderna logra una precisión de posicionamiento clínicamente aceptable independientemente del método de fabricación.
Policlinico Gemelli, Roma, Italia
Implantes subperiósticos de titanio impresos en 3D a medida para la restauración protésica fija de la mandíbula posterior atrófica de pacientes de edad avanzada
Clinical Oral Implants Research · 2019PMC6950914 · 10 pacientes, edad media 69,6 años · CBCT + titanio DMLS · Seguimiento de 1 año · Edentulismo parcial posterior mandibular
Hallazgo clave: Los implantes subperiósticos de titanio DMLS personalizados diseñados a partir de datos CBCT y de escaneado intraoral lograron resultados clínicos predecibles en pacientes de edad avanzada con mandíbulas posteriores atróficas durante un año, proporcionando una solución protésica fija sin reposicionamiento del nervio alveolar inferior ni injerto óseo.
Universidad de Ciencias Médicas de Teherán, Irán
Implantes subperiósticos personalizados impresos en 3D por adición para la rehabilitación del maxilar severamente atrófico
Clinical Case Reports · Noviembre 2023Arshad M, Khoramshahi N, Shirani G · DOI: 10.1002/ccr3.8135 · PMC10628114 · Seguimiento de 3 años · Armazón de aleación de titanio con prótesis provisional de polímero
Hallazgo clave: Los implantes subperiósticos pueden representar un futuro tratamiento de primera línea para pacientes con crestas alveolares comprometidas. Se requiere una imagen preoperatoria adecuada basada en CBCT y diseño digital para garantizar el éxito del tratamiento. El implante y los pilares impresos en 3D en aleación de titanio, con una prótesis provisional de polímero fabricada simultáneamente para entrega inmediata en la cita quirúrgica.
Preguntas frecuentes
Respuestas a preguntas comunes sobre el tratamiento, incluyendo la idoneidad, detalles del procedimiento, recuperación y cuidado a largo plazo — para ayudarle a sentirse informado y seguro antes de avanzar.